Как расшифровывается кардиограмма сердца. Что покажет кардиограмма сердца
ЭКГ (электрокардиография, или попросту, кардиограмма) является основным методом исследования сердечной деятельности. Метод настолько прост, удобен, и, вместе с тем, информативен, что к нему прибегают повсеместно. К тому же ЭКГ абсолютно безопасна, и к ней нет противопоказаний. Поэтому ее используют не только диагностики сердечно-сосудистых заболеваний, но и в качестве профилактики при плановых медицинских осмотрах, перед спортивными соревнованиями. Помимо этого ЭКГ регистрируют для определения пригодности к некоторым профессиям, связанным с тяжелыми физическими нагрузками.
Наше сердце сокращается под действием импульсов, которые проходят по проводящей системе сердца. Каждый импульс представляет собой электрический ток. Этот ток зарождается в месте генерации импульса в синсусовом узле, и далее идет на предсердия и на желудочки. Под действием импульса происходит сокращение (систола) и расслабление (диастола) предсердий и желудочков.
Причем систолы и диастолы возникают в строгой последовательности – сначала в предсердиях (в правом предсердии чуть раньше), а затем в желудочках. Только так обеспечивается нормальная гемодинамика (кровообращение) с полноценным снабжением кровью органов и тканей.
Электрические токи в проводящей системе сердца создают вокруг себя электрическое и магнитное поле. Одна из характеристики этого поля – электрический потенциал. При ненормальных сокращениях и неадекватной гемодинамике величина потенциалов будет отличаться от потенциалов, свойственных сердечным сокращениям здорового сердца. В любом случае, как в норме, так и при патологии электрические потенциалы ничтожно малы.
Но ткани обладают электропроводностью, и поэтому электрическое поле работающего сердца распространяется по всему организму, а потенциалы можно фиксировать на поверхности тела. Все, что для этого нужно – это высокочувствительный аппарат, снабженный датчиками или электродами. Если с помощью этого аппарата, именуемого электрокардиографом, регистрировать электрические потенциалы, соответствующие импульсам проводящей системы, то можно судить о работе сердца и диагностировать нарушения его работы.
Эта идея легла в основу соответствующей концепции, разработанной голландским физиологом Эйнтховеном. В конце XIX в. этот ученый сформулировал основные принципы ЭКГ и создал первый кардиограф. В упрощенном виде электрокардиограф представляет собой электроды, гальванометр, систему усиления, переключатели отведений, и регистрирующее устройство. Электрические потенциалы воспринимаются электродами, которые накладываются на различные участки тела. Выбор отведения осуществляется с помощью переключателя аппарата.
Поскольку электрические потенциалы ничтожно малы, они сначала усиливаются, а затем подаются на гальванометр, а оттуда, в свою очередь на регистрирующее устройство. Это устройство представляет собой чернильный самописец и бумажную ленту. Уже вначале XX в. Эйнтховен впервые применил ЭКГ в диагностических целях, за что и был удостоен Нобелевской премии.
ЭКГ Треугольник Эйнтховена
Согласно теории Эйнтховена сердце человека, расположенное в грудной клетке со смещением влево, находится в центре своеобразного треугольника. Вершины этого треугольника, который так и называют треугольником Эйнтховена, образованы тремя конечностями – правой рукой, левой рукой, и левой ногой. Эйнтховен предложил регистрировать разницу потенциалов между электродами, накладываемыми на конечности.
Разница потенциалов определяется в трех отведениях, которые именуют стандартными, и обозначают римскими цифрами. Эти отведения являются сторонами треугольника Эйнтховена. При этом в зависимости от отведения, в котором происходит запись ЭКГ, один и тот же электрод может быть активным, положительным (+), или отрицательным (-):
- Левая рука (+) – правая рука (-)
- Правая рука (-) – левая нога (+)
- Левая рука (-) – левая нога (+)
Рис. 1. Треугольник Эйнтховена.
Немногим позже было предложено регистрировать усиленные однополюсные отведения от конечностей – вершин треугольника Эйтховена. Эти усиленные отведения обозначают английскими аббревиатурами aV (augmented voltage – усиленный потенциал).
aVL (left) – левая рука;
aVR (right) – правая рука;
aVF (foot) – левая нога.
В усиленных однополюсных отведениях определяется разность потенциалов между конечностью, на которую накладывается активный электрод, и средним потенциалом двух других конечностей.
В середине XX в. ЭКГ была дополнена Вильсоном, который помимо стандартных и однополюсных отведений предложил регистрировать электрическую активность сердца с однополюсных грудных отведений. Эти отведения обозначают буквой V. При ЭКГ исследовании пользуются шестью однополюсными отведениями, расположенными на передней поверхности грудной клетки.
Поскольку сердечная патология, как правило, случаев затрагивает левый желудочек сердца, большинство грудных отведений V располагаются в левой половине грудной клетки.

Рис. 2.
V 1 – четвертое межреберье у правого края грудины;
V 2 – четвертое межреберье у левого края грудины;
V 3 – середина между V 1 и V 2 ;
V 4 – пятое межреберье по среднеключичной линии;
V 5 – по горизонтали по передней подмышечной линии на уровне V 4 ;
V 6 – по горизонтали по средней подмышечной линии на уровне V 4 .
Эти 12 отведений (3 стандартных + 3 однополюсных от конечностей + 6 грудных) являются обязательными. Их регистрируют и оценивают во всех случаях проведения ЭКГ с диагностической или с профилактической целью.
Помимо этого существует ряд дополнительных отведений. Их регистрируют редко и по определенным показаниям, например, когда нужно уточнить локализацию инфаркта миокарда, диагностировать гипертрофию правого желудочка, предсердий, и т.д. К дополнительным ЭКГ отведениям относят грудные:
V 7 – на уровне V 4 -V 6 по задней подмышечной линии;
V 8 – на уровне V 4 -V 6 по лопаточной линии;
V 9 – на уровне V 4 -V 6 по околопозвоночной (паравертебральной) линии.
В редких случаях для диагностики изменений верхних отделов сердца грудные электроды могут располагаться на 1-2 межреберья выше, чем обычно. При этом обозначают V 1 , V 2 , где верхний индекс отображает, на какое количество межреберий выше располагается электрод. Иногда для диагностики изменений в правых отделах сердца грудные электроды накладывают на правую половину грудной клетки в точках, которые симметричны таковым при стандартной методике регистрации грудных отведений в левой половине грудной клетки. В обозначении таких отведений используют букву R , что значит right, правый – В 3 R , В 4 R .
Кардиологи иногда прибегают к двуполюсным отведениям, в свое время предложенным немецким ученым Небом. Принцип регистрации отведений по Небу приблизительно такой же, как и регистрации стандартних отведений I, II, III. Но для того чтобы образовался треугольник, электроды накладывают не на конечности, а на грудную клетку. Электрод от правой руки руки устанавливают во втором межреберье у правого края грудины, от левой руки – по задній подмышечной линии на уровне вертушки сердца, а от левой ноги – непосредственно в точку проекции вертушки сердца, соответствующую V 4 . Между этими точками регистрируют три отведения, которые обозначают латинскими буквами D, A, I:
D (dorsalis) – заднее отведение, соответствует стандартному отведению I, имеет сходство с V 7 ;
A (anterior) – переднее отведение, соотвествует стандартному отведению II, имеет сходство с V 5 ;
I (inferior) – нижнее отведение, соответствует стандартному отведению III, имеет сходство с V 2 .
Для диагностики заднебазальных форм инфаркта регистрируют отведения по Слопаку, обозначаемые буквой S. При регистрации отведений по Слопаку електрод, накладываемый на левую руку, устанавливают по левой задней подмышечной линии на уровне верхушечного толчка, а електрод от правой руки перемещают поочередно в четыре точки:
S 1 – у левого края грудины;
S 2 –по среднеключичной линии;
S 3 – посредине между С 2 и С 4 ;
S 4 – по передней подмышечной линии.
В редких случаях для проведения ЭКГ диагностики прибегают к прекардиальному картированию, когда 35 электродов в 5 рядов по 7 в каждом располагаются на левой переднебоковой поверхности грудной клетки. Иногда электроды располагают в эпигастральной области, продвигают в пищевод на расстоянии 30-50 см от резцов, и даже вводят в полость камер сердца при его зондировании через крупные сосуды. Но все эти специфические методики регистрации ЭКГ осуществляются только в специализированных центрах, имеющих необходимое для этого оснащение и квалифицированных врачей.
Методика ЭКГ
В плановом порядке запись ЭКГ проводится в специализированном помещении, оборудованном электрокардиографом. В некоторых современных кардиографах вместо обычного чернильного самописца используется термопечатающий механизм, который с помощью тепла выжигает кривую кардиограммы на бумаге. Но в этом случае для кардиограммы нужна особая бумага или термобумага. Для наглядности и удобства подсчета параметров ЭКГ в кардиографах используют миллиметровую бумагу.
В кардиографах последних модификаций ЭКГ выводится на экран монитора, посредством прилагаемого программного обеспечения расшифровывается, и не только распечатывается на бумаге, но и сохраняется на цифровом носителе (диск, флешка). Несмотря на все эти усовершенствования принцип устройства кардиографа регистрации ЭКГ практически не изменился с того времени, как его разработал Эйнтховен.
Большинство современных электрокардиографов являются многоканальными. В отличие от традиционных одноканальных приборов они регистрируют не одно, а несколько отведений сразу. В 3-х канальных аппаратах регистрируются сначала стандартные I, II, III, затем усиленные однополюсные отведения от конечностей aVL , aVR, aVF, и затем грудные – V 1-3 и V 4-6 . В 6-канальных электрокардиографах сначала регистрируют стандартные и однополюсные отведения от конечностей, а затем все грудные отведения.
Помещение, в котором осуществляется запись, должно быть удалено от источников электромагнитных полей, рентгеновского излучения. Поэтому кабинет ЭКГ не следует размещать в непосредственной близости от рентгенологического кабинета, помещений, где проводятся физиотерапевтические процедуры, а также электромоторов, силовых щитов, кабелей, и т.д.
Специальная подготовка перед записью ЭКГ не проводится. Желательно чтобы пациент был отдохнувшим и выспавшимся. Предшествующие физические и психоэмоциональные нагрузки могут сказаться на результатах, и поэтому нежелательны. Иногда прием пищи тоже может отразиться на результатах. Поэтому ЭКГ регистрируют натощак, не ранее чем через 2 часа после еды.
Во время записи ЭКГ обследуемый лежит на ровной жесткой поверхности (на кушетке) в расслабленном состоянии. Места для наложения электродов должны быть освобождены от одежды. Поэтому нужно раздеться до пояса, голени и стопы освободить от одежды и обуви. Электроды накладываются на внутренние поверхности нижних третей голеней и стоп (внутренняя поверхность лучезапястных и голеностопных суставов). Эти электроды имеют вид пластин, и предназначены для регистрации стандартных отведений и однополюсных отведений с конечностей. Эти же электроды могут выглядеть как браслеты или прищепки.
При этом каждой конечности соответствует свой собственный электрод. Чтобы избежать ошибок и путаницы, электроды или провода, посредством которых они подключаются к аппарату, маркируют цветом:
- К правой руке – красный;
- К левой руке – желтый;
- К левой ноге – зеленый;
- К правой ноге – черный.
Зачем нужен черный электрод? Ведь правая нога не входит в треугольник Эйнтховена, и с нее не снимаются показания. Черный электрод предназначен для заземления. Согласно основным требованиям безопасности вся электроаппаратура, в т.ч. и электрокардиографы, должны быть заземлена. Для этого кабинеты ЭКГ снабжаются заземляющим контуром. А если ЭКГ записывается в неспециализированном помещении, например, на дому работниками скорой помощи, аппарат заземляют на батарею центрального отопления или на водопроводную трубу. Для этого есть специальный провод с фиксирующим зажимом на конце.
Электроды для регистрации грудных отведений имеют вид груши-присоски, и снабжены проводом белого цвета. Если аппарат одноканальный, присоска одна, и ее передвигают по требуемым точкам на грудной клетке.
В многоканальных приборах этих присосок шесть, и их тоже маркируют цветом:
V 1 – красный;
V 2 – желтый;
V 3 – зеленый;
V 4 – коричневый;
V 5 – черный;
V 6 – фиолетовый или синий.
Важно, чтобы все электроды плотно прилегали к коже. Сама кожа должна быть чистой, лишенной сально-жировых и потовых выделений. В противном случае качество электрокардиограммы может ухудшиться. Между кожей и электродом возникают наводные токи, или попросту, наводка. Довольно часто наводка возникает у мужчин с густым волосяным покровом на грудной клетке и на конечностях. Поэтому здесь особо тщательно нужно следить за тем, чтобы контакт между кожей и электродом не был нарушен. Наводка резко ухудшает качество электрокардиограмме, на которой вместо ровной линии отображаются мелкие зубцы.

Рис. 3. Наводные токи.
Поэтому место наложения электродов рекомендуют обезжирить спиртом, смачивают мыльным раствором или токопроводящим гелем. Для электродов с конечностей подойдут и марлевые салфетки, смоченные с физраствором. Однако следует учитывать, что физраствор быстро высыхает, и контакт может нарушиться.
Перед тем как проводить запись, необходимо проверить калибровку прибора. Для этого на нем есть специальная кнопка – т.н. контрольный милливольт. Данная величина отображает высоту зубца при разнице потенциалов 1 милливольт (1 мV). В электрокардиографии принято значение контрольного милливольта в 1 см. Это значит, что при разнице электрических потенциалов в 1 мV высота (или глубина) ЭКГ зубца равна 1 см.

Рис. 4. Каждой записи ЭКГ должна предшествовать проверка контрольного милливольта.
Запись электрокардиограмм осуществляется при скорости движения ленты от 10 до 100 мм/с. Правда, крайние значения используются очень редко. В основном кардиограмму записывают со скоростью 25 или 50 мм/с. Причем последняя величина, 50 мм/с, является стандартной, и чаще всего используемой. Скорость 25 мм/ч применяют там, где нужно регистрировать наибольшее количество сокращений сердца. Ведь чем меньше скорость движения ленты, тем большее количество сокращений сердца она отображает в единицу времени.

Рис. 5. Одна и та же ЭКГ, записанная со скоростью 50 мм/с и 25 мм/с.
Запись ЭКГ проводится при спокойном дыхании. При этом обследуемый не должен разговаривать, чихать, кашлять, смеяться, делать резкие движения. При регистрации III стандартного отведения может потребоваться глубокий вдох с кратковременной задержкой дыхания. Делается это для того чтобы отличить функциональные изменения, которые довольно часто обнаруживаются в этом отведении, от патологических.
Участок кардиограммы с зубцами, соответствующий систоле и диастоле сердца, именуют сердечным циклом. Обычно в каждом отведении регистрируют 4-5 сердечных циклов. В большинстве случаев этого достаточно. Однако при нарушениях сердечного ритма, при подозрении на инфаркт миокарда может потребоваться запись до 8-10 циклов. Для перехода с одного отведения на другой медсестра пользуется специальным переключателем.
По окончании записи обследуемого освобождают от электродов, и ленту подписывают – в самом ее начале указывают Ф.И.О. и возраст. Иногда для детализации патологии или определения физической выносливости ЭКГ проводят на фоне медикаментозных или физических нагрузок. Медикаментозные тесты проводят с различными препаратами – атропином, курантилом, калия хлоридом, бета-адреноблокаторами. Физические нагрузки осуществляются на велотренажере (велоэргометрия), с ходьбой на беговой дорожке, или пешими прогулками на определенные расстояния. Для полноты информации ЭКГ регистрируется до нагрузки и после, а также непосредственно во время велоэргометрии.
Многие негативные изменения работы сердца, например, нарушения ритма, имеют преходящий характер, и могут не выявляться во время записи ЭКГ даже с большим количеством отведений. В этих случаях проводят холтеровское мониторирование – записывают ЭКГ по Холтеру в непрерывном режиме в течение суток. Портативный регистратор, снабженный электродами, крепят к телу пациента. Затем пациент направляется домой, где ведет обычный для себя режим. По истечении суток регистрирующее устройство снимают, и расшифровывают имеющиеся данные.
Нормальная ЭКГ выглядит примерно следующим образом:
Рис. 6. Лента с ЭКГ
Все отклонения в кардиограмме от срединной линии (изолинии) именуют зубцами. Отклоненные вверх от изолинии зубцы принято считать положительными, вниз – отрицательными. Промежуток между зубцами называют сегментом, а зубец и соответствующий ему сегмент – интервалом. Прежде чем выяснить, что представляет собой тот или иной зубец, сегмент или интервал, стоит вкратце остановиться на принципе формирования ЭКГ кривой.
В норме сердечный импульс зарождается в синоатриальном (синусовом) узле правого предсердия. Затем он распространяется на предсердия – сначала правое, затем левое. После этого импульс направляется в предсердно-желудочковый узел (атриовентрикулярное или АВ-соединение), и далее по пучку Гиса. Ветви пучка Гиса или ножки (правая, левая передняя и левая задняя) заканчиваются волокнами Пуркинье. С этих волокон импульс распространяется непосредственно на миокард, приводя к его сокращению – систоле, которая сменяется расслаблением – диастолой.
Прохождение импульса по нервному волокну и последующее сокращение кардиомиоцита – сложный электромеханический процесс, в ходе которого меняются значения электрических потенциалов по обе стороны мембраны волокна. Разница между этими потенциалами называют трансмембранным потенциалом (ТМП). Эта разница обусловлена неодинаковой проницаемостью мембраны для ионов калия и натрия. Калия больше внутри клетки, натрия – вне ее. При прохождении импульса эта проницаемость изменяется. Точно так же изменяется соотношение внутриклеточного калия и натрия, и ТМП.
При прохождении возбуждающего импульса ТМП внутри клетки повышается. При этом изолиния смещается вверх, образуя восходящую часть зубца. Данный процесс именуют деполяризацией. Затем после прохождения импульса ТМП старается принять исходное значение. Однако проницаемость мембраны для натрия и калия не сразу приходит в норму, и занимает определенное время.
Этот процесс, именуемый реполяризацией, на ЭКГ проявляется отклонением изолинии вниз и образованием отрицательного зубца. Затем поляризация мембраны принимает исходное значение (ТМП) покоя, и ЭКГ вновь принимает характер изолинии. Это соответствует фазе диастолы сердца. Примечательно, что один и тот же зубец может выглядеть как положительно, так и отрицательно. Все зависит от проекции, т.е. отведения, в котором он регистрируется.
Компоненты ЭКГ
Зубцы ЭКГ принято обозначать латинскими прописными буквами, начиная с буквы Р.
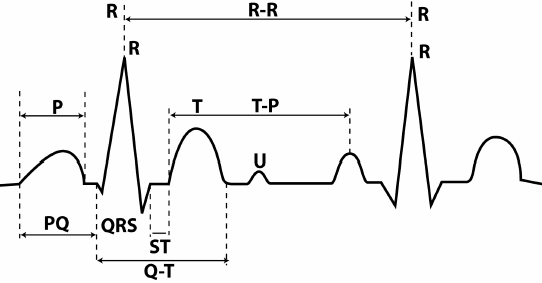
Рис. 7. Зубцы, сегменты и интервалы ЭКГ.
Параметры зубцов – направление (положительный, отрицательный, двухфазный), а также высота и ширина. Поскольку высота зубца соответствует изменению потенциала, ее измеряют в мV. Как уже говорилось, высота 1 см на ленте соответствует отклонению потенциала, равному 1 мV (контрольный милливольт). Ширина зубца, сегмента или интервала соответствует продолжительности фазы определенного цикла. Это временная величина, и ее принято обозначать не в миллиметрах, а миллисекундах (мс).
При движении ленты со скоростью 50 мм/с каждый миллиметр на бумаге соответствует 0,02 с, 5 мм – 0,1 мс, а 1 см – 0,2 мс. Все очень просто: если 1 см или 10 мм (расстояние) разделить на 50 мм/с (скорость), то мы получим 0.2 мс (время).
Зубец Р. Отображает распространение возбуждения по предсердиям. В большинстве отведений он положителен, и его высота составляет 0,25 мV, а ширина – 0,1 мс. Причем начальная часть зубца соответствует прохождению импульса по правому желудочку (поскольку он возбуждается раньше), а конечная – по левому. Зубец Р может быть отрицательным или двухфазным в отведениях III, aVL, V 1 , и V 2 .
Интервал P- Q (или P- R) – расстояние от начала зубца P до начала следующего зубца – Q или R. Этот интервал соответствует деполяризации предсердий и прохождению импульса через АВ-соединение, и далее по пучку Гиса и его ножкам. Величина интервала зависит от частоты сердечных сокращений (ЧСС) – чем она больше, тем интервал короче. Нормальные величины находятся в пределах 0,12 – 0,2 мс. Широкий интервал свидетельствует о замедлении предсердно-желудочковой проводимости.
Комплекс QRS . Если P отображает работу предсердий, то следующие зубцы, Q,R,S и T, отображают функцию желудочков, и соответствуют различным фазам деполяризации и реполяризации. Совокупность зубцов QRS так и называют – желудочковый комплекс QRS. В норме его ширина должна составлять не более 0,1 мс. Превышение свидетельствует о нарушении внутрижелудочковой проводимости.
Зубец Q . Соответствует деполяризации межжелудочковой перегородки. Этот зубец всегда отрицательный. В норме ширина этого зубца не превышает 0,3, мс, а его высота – не более ¼ следующего за ним зубца R в том же отведении. Исключение составляет лишь отведение aVR, где регистрируется глубокий зубец Q. В остальных отведениях глубокий и уширенный зубец Q (на медицинском сленге – куище) может указывать на серьезную патологию сердца – на острый инфаркт миокарда или рубцы после перенесенного инфаркта. Хотя возможны и другие причины – отклонения электрической оси при гипертрофии камер сердца, позиционные изменения, блокады ножек пучка Гиса.
Зубец R .Отображает распространение возбуждения по миокарду обоих желудочков. Этот зубец положительный, и его высота не превышает 20 мм в отведениях от конечностей, и 25 мм в грудных отведениях. Высота зубца R неодинакова а в различных отведениях. В норме во II отведении он наибольший. В рудных отведениях V 1 и V 2 он невысок (из-за этого его часто обозначают буквой r), затем увеличивается в V 3 и V 4 , в V 5 и V 6 вновь снижается. При отсутствии зубца R комплекс принимает вид QS, что может свидетельствовать о трансмуральном или рубцовом инфаркте миокарда.
Зубец S . Отображает прохождение импульса по нижней (базальной) части желудочков и межжелудочковой перегородке. Это отрицательный зубец, и его глубина варьирует в широких пределах, но не должна превышать 25 мм. В некоторых отведениях зубец S может отсутствовать.
Зубец Т . Конечный отдел ЭКГ комплекса, отображающий фазу быстрой реполяризации желудочков. В большинстве отведений этот зубец положительный, но может быть и отрицательным в V 1 , V 2 , aVF. Высота положительных зубцов напрямую зависит от высоты зубца R в этом же отведении – чем выше R, тем выше Т. Причины отрицательного зубца Т многообразны – мелкоочаговый инфаркт миокарда, дисгормональные нарушения, предшествующий прием пищи, изменения электролитного состава крови, и многое другое. Ширина зубцов Т обычно не превышает 0,25 мс.
Сегмент S- T – расстояние от конца желудочкового комплекса QRS до начала зубца Т, соответствующее полному охвату возбуждением желудочков. В норме этот сегмент расположен на изолинии или отклоняется от нее незначительно – не более 1-2 мм. Большие отклонения S-T свидетельствуют о тяжелой патологии – о нарушении кровоснабжения (ишемии) миокарда, которая может перейти в инфаркт. Возможны и другие, менее серьезные причины – ранняя диастолическая деполяризация, сугубо функциональное и обратимое расстройство преимущественно у молодых мужчин до 40 лет.
Интервал Q- T – расстояние от начала зубца Q до зубца Т. Соответствует систоле желудочков. Величина интервала зависит от ЧСС – чем быстрее бьется сердце, тем интервал короче.
Зубец U . Непостоянный положительный зубец, который регистрируется вслед за зубцом Т спустя 0,02-0,04 с. Происхождение этого зубца до конца не выяснено, и он не имеет диагностического значения.
Расшифровка ЭКГ
Ритм сердца . В зависимости от источника генерации импульсов проводящей системы различают синусовый ритм, ритм из АВ-соединения, и идиовентрикулярный ритм. Из этих трех вариантов только синусовый ритм является нормальным, физиологическим, а остальные два варианта свидетельствуют о серьезных нарушениях в проводящей системе сердца.
Отличительной чертой синусового ритма является наличие предсердных зубцов Р – ведь синусовый узел расположен в правом предсердии. При ритме из АВ соединения зубец Р будет наслаиваться на комплекс QRS (при этом он не виден, или же следовать за ним. При идиовентрикулярном ритме источник водителя ритма находится в желудочках. При этом на ЭКГ регистрируются уширенные деформированные комплексы QRS.
ЧСС . Рассчитывается по величине промежутков между зубцами R соседних комплексов. Каждый комплекс соответствует сердечному сокращению. Рассчитать ЧСС при этом несложно. Нужно разделить 60 на промежуток R-R, выраженный в секундах. Например, промежуток R-R равен 50 мм или 5 см. При скорости движения ленты 50 м/с он равен 1 с. 60 делим на 1, и получаем 60 ударов сердца в минуту.
В норме ЧСС находится в пределах 60-80 уд/мин. Превышение этого показателя свидетельствует об учащении сердечных сокращений – о тахикардии, а снижение – об урежении, о брадикардии. При нормальном ритме промежутки R-R на ЭКГ должны быть одинаковыми, или примерно одинаковыми. Допускается небольшая разница значений R-R, но не более 0,4 мс, т.е. 2 см. Такая разница характерна для дыхательной аритмии. Это физиологическое явление, которое нередко наблюдается у молодых людей. При дыхательной аритмии отмечается незначительное урежение ЧСС на высоте вдоха.
Угол альфа. Этот угол отображает суммарную электрическую ось сердца (ЭОС) – общий направляющий вектор электрических потенциалов в каждом волокне проводящей системы сердца. В большинстве случаев направления электрической и анатомической оси сердца совпадают. Угол альфа определяют по шестиосевой системе координат по Бейли, где в качестве осей используются стандартные и однополюсные отведения от конечностей.

Рис. 8. Шестиосевая система координат по Бейли.
Угол альфа определяется между осью первого отведения и осью, где регистрируется наибольший зубец R. В норме этот угол составляет от 0 до 90 0 . При этом нормальное положение ЭОС – от 30 0 до 69 0 , вертикальное – от 70 0 до 90 0 , а горизонтальное – от 0 до 29 0 . Угол 91 и более свидетельствует об отклонении ЭОС вправо, а отрицательные значения этого угла – об отклонении ЭОС влево.
В большинстве случаев для определения ЭОС не используют шестиосевую систему координат, а делают это приблизительно, по величине R в стандартных отведениях. При нормальном положении ЭОС высота R наибольшая во II отведении, и наименьшая в III.
С помощью ЭКГ диагностируют различные нарушения ритма и проводимости сердца, гипертрофию камер сердца (в основном – левого желудочка), и многое другое. ЭКГ играет ключевую роль в диагностике инфаркта миокарда. По кардиограмме без труда можно определить давность и распространенность инфаркта. О локализации судят по отведениям, в которых обнаружены патологические изменения:
I – передняя стенка левого желудочка;
II, aVL, V 5 , V 6 – переднебоковая, боковая стенки левого желудочка;
V 1 -V 3 – межжелудочковая перегородка;
V 4 – верхушка сердца;
III, aVF – заднедиафрагмальная стенка левого желудочка.
Также ЭКГ используется для диагностики остановки сердца и оценки эффективности реанимационных мероприятий. При остановке сердца всякая электрическая активность прекращается, и на кардиограмме видна сплошная изолиния. Если реанимационные м6роприятия (непрямой массаж сердца, введение лекарств) оказались успешными, на ЭКГ вновь отображаются зубцы, соответствующие работе предсердий и желудочков.
А если пациент смотрит и улыбается, а на ЭКГ изолиния то возможны два варианта – либо ошибки в технике регистрации ЭКГ, либо неисправности аппарата. Регистрацию ЭКГ проводит медсестра, интерпретацию полученных данных – кардиолог или врач функциональной диагностики. Хотя ориентироваться в вопросах ЭКГ диагностики обязан врач любой специальности.
Мы стараемся дать максимально актуальную и полезную информацию для вас и вашего здоровья. Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Мы не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте сайт
Спасибо
Электрокардиограмма представляет собой широко распространенный метод объективной диагностики различной патологии сердца человека, который применяется сегодня практически везде. Электрокардиограмму (ЭКГ) снимают в поликлинике, в скорой помощи или же в отделении больницы. ЭКГ представляет собой очень важные записи, отражающие состояние сердца. Именно поэтому отражение самых разных вариантов сердечной патологии на ЭКГ описывает отдельная наука – электрокардиография. Электрокардиография также занимается проблемами правильного снятия ЭКГ, вопросами расшифровки, трактовкой спорных и неясных моментов, и т.д.
Определение и суть метода
Электрокардиограмма представляет собой запись работы сердца , которая представлена в виде кривой линии на бумаге. Сама линия кардиограммы не является хаотической, на ней имеются определенные интервалы, зубцы и сегменты, которые соответствуют определенным этапам работы сердца.Чтобы понимать суть электрокардиограммы, необходимо знать, что же конкретно записывает аппарат под названием электрокардиограф. На ЭКГ записывается электрическая активность сердца, которая меняется циклически, в соответствии с наступлением диастолы и систолы. Электрическая активность сердца человека может показаться вымыслом, но это уникальное биологическое явление существует в действительности. В реальности в сердце имеются так называемые клетки проводящей системы, которые генерируют электрические импульсы, передающиеся на мускулатуру органа. Именно эти электрические импульсы заставляют миокард сокращаться и расслабляться с определенной ритмичностью и частотой.
Электрический импульс распространяется по клеткам проводящей системы сердца строго последовательно, вызывая сокращение и расслабление соответствующих отделов – желудочков и предсердий. Электрокардиограмма отражает именно суммарную электрическую разность потенциалов в сердце.
расшифровкой?
 Электрокардиограмму можно снять в любой поликлинике или многопрофильной больнице. Можно обратиться в частный медицинский центр, где есть специалист кардиолог или терапевт . После записи кардиограммы ленты с кривыми рассматривает врач. Именно он анализирует запись, расшифровывает ее и пишет итоговое заключение, в котором отражает все видимые патологии и функциональные отклонения от нормы.
Электрокардиограмму можно снять в любой поликлинике или многопрофильной больнице. Можно обратиться в частный медицинский центр, где есть специалист кардиолог или терапевт . После записи кардиограммы ленты с кривыми рассматривает врач. Именно он анализирует запись, расшифровывает ее и пишет итоговое заключение, в котором отражает все видимые патологии и функциональные отклонения от нормы.Электрокардиограмма записывается при помощи специального прибора – электрокардиографа, который может быть многоканальным или одноканальным. От модификации и современности прибора зависит скорость записи ЭКГ. Современные приборы можно подсоединить к компьютеру, который при наличии специальной программы проанализирует запись и выдаст готовое заключение, сразу же по окончании процедуры.
Любой кардиограф имеет специальные электроды, которые накладываются в строго определенном порядке. Есть четыре прищепки красного, желтого, зеленого и черного цвета, которые накладывают на обе руки и обе ноги. Если идти по кругу, то прищепки накладываются по правилу "красный-желтый-зеленый-черный", от правой руки. Запомнить эту последовательность легко благодаря студенческой поговорке: "Каждая-Женщина-Злее-Черта". Кроме этих электродов есть еще грудные, которые устанавливаются в межреберные пространства.
В итоге электрокардиограмма состоит из двенадцати кривых, шесть из которых записаны с грудных электродов, и называются грудными отведениями. Оставшиеся шесть отведений записываются с электродов, прикрепленных к рукам и ногам, причем три из них называются стандартными, и еще три – усиленными. Грудные отведения обозначаются V1, V2, V3, V4, V5, V6, стандартные просто римскими цифрами – I, II, III, а усиленные ножные - буквами aVL, aVR, aVF. Разные отведения кардиограммы необходимы для создания максимально полной картины деятельности сердца, поскольку одни патологии видны на грудных отведениях, другие на стандартных, а третьи – на усиленных.
Человек ложится на кушетку, врач закрепляет электроды и включает прибор. Пока пишется ЭКГ, человек должен быть абсолютно спокоен. Нельзя допускать появления каких-либо раздражителей, которые способны исказить истинную картину работы сердца.
Как правильно сделать электрокардиограмму с последующей
расшифровкой - видео
Принцип расшифровки ЭКГ
Поскольку электрокардиограмма отражает процессы сокращения и расслабления миокарда, то можно проследить, как протекают эти процессы, и выявить имеющиеся патологические процессы. Элементы электрокардиограммы тесно связаны, и отражают длительность фаз сердечного цикла – систолу и диастолу, то есть сокращение и последующее расслабление. Расшифровка электрокардиограммы основана на изучении зубцов, из положения друг относительно друга, длительности, и прочих параметров. Для анализа изучают следующие элементы электрокардиограммы:1. Зубцы.
2. Интервалы.
3. Сегменты.
Зубцами называют все острые и плавные выпуклости и вогнутости на линии ЭКГ. Каждый зубец обозначается буквой латинского алфавита. Зубец Р отражает сокращение предсердий, комплекс QRS – сокращение желудочков сердца, зубец Т – расслабление желудочков. Иногда после зубца Т на электрокардиограмме имеется еще один зубец U, но он не имеет клинической и диагностической роли.
Сегментом ЭКГ считается отрезок, заключенный между соседними зубцами. Для диагностики патологии сердца большое значение играют сегменты P – Q и S – T. Интервал на электрокардиограмме представляет собой комплекс, включающий в себя зубец и интервал. Для диагностики большое значение имеют интервалы P – Q и Q – T.
Часто в заключении врача можно увидеть маленькие латинские буквы, которые также обозначают зубцы, интервалы и сегменты. Маленькие буквы используются в том случае, если зубец имеет длину менее 5 мм. Кроме того, в QRS-комплексе возможно появление нескольких R – зубцов, которые принято обозначать R’, R” и т.д. Иногда зубец R попросту отсутствует. Тогда весь комплекс обозначается только двумя буквами – QS. Все это имеет важное диагностическое значение.
План расшифровки ЭКГ – общая схема чтения результатов
 При расшифровке электрокардиограммы обязательно устанавливают следующие параметры, отражающие работу сердца:
При расшифровке электрокардиограммы обязательно устанавливают следующие параметры, отражающие работу сердца:- положение электрической оси сердца;
- определение правильности сердечного ритма и проводимости электрического импульса (выявляют блокады, аритмии);
- определение регулярности сокращений сердечной мышцы;
- определение частоты сердечных сокращений;
- выявление источника электрического импульса (определяют ритм синусовый, или нет);
- анализ длительности, глубины и ширины предсердного зубца Р и интервала P – Q;
- анализ длительности, глубины, ширины комплекса зубцов желудочков сердца QRST;
- анализ параметров сегмента RS – Т и зубца Т;
- анализ параметров интервала Q – Т.
В заключении по электрокардиограмме врач обязательно должен отразить следующие параметры:
- синусовый ритм, или нет;
- регулярность ритма;
- частоту сердечных сокращений (ЧСС);
- положение электрической оси сердца.
Пример расшифровки электрокардиограммы
В самом начале ленты электрокардиограммы должен быть калибровочный сигнал, который выглядит в виде большой буквы "П" высотой 10 мм. Если этого калибровочного сигнала нет, то электрокардиограмма является неинформативной. Если высота калибровочного сигнала составляет ниже 5 мм в стандартных и усиленных отведениях, и ниже 8 мм – в грудных, то имеет место низкий вольтаж электрокардиограммы, что является признаком ряда патологий сердца . Для последующей расшифровки и подсчета некоторых параметров необходимо знать, какой промежуток времени укладывается в одну клеточку миллиметровой бумаги. При скорости движения ленты в 25 мм/с одна клетка длиной 1 мм равна 0,04 секунды, а при скорости 50 мм/с – 0,02 секунды.Проверка регулярности сокращений сердца
Оценивается по интервалам R – R. Если зубцы на протяжении всей записи расположены на одинаковом расстоянии друг от друга, то ритм регулярный. Иначе его называют правильным. Оценить расстояние между зубцами R – R очень просто: запись электрокардиограммы делается на миллиметровой бумаге, по которой легко измерять любые промежутки в миллиметрах.Вычисление частоты сердечных сокращений (ЧСС)
 Проводится простым арифметическим методом: подсчитывают число больших квадратов на миллиметровой бумаге, которые помещаются между двумя зубцами R. Затем частоту сердечных сокращений вычисляют по формуле, которая определяется скоростью движения ленты в кардиографе:
Проводится простым арифметическим методом: подсчитывают число больших квадратов на миллиметровой бумаге, которые помещаются между двумя зубцами R. Затем частоту сердечных сокращений вычисляют по формуле, которая определяется скоростью движения ленты в кардиографе:1. Скорость ленты равна 50 мм/с - тогда ЧСС равно 600 разделить на количество квадратов.
2. Скорость ленты равна 25 мм/с - тогда ЧСС равно 300 разделить на количество квадратов.
Например, если между двумя зубцами R поместилось 4,8 больших квадратов - тогда частота сердечных сокращений, при скорости движения ленты 50 мм/с, будет равна 600/4,8 = 125 ударов в минуту.
Если ритм сердечных сокращений неправильный, тогда определяют максимальную и минимальную ЧСС, взяв за основу также максимальное и минимальное расстояния между зубцами R.
Выявление источника ритма
Врач изучает ритм сердечных сокращений и выясняет, какой узел нервных клеток вызывает циклические процессы сокращений и расслаблений мышцы сердца. Это очень важно для определения блокад.Расшифровка ЭКГ – ритмы
В норме водителем ритма является синусовый нервный узел. А сам такой нормальный ритм называется синусовым - все остальные варианты являются патологическими. При различных патологиях в качестве водителя ритма может выступать любой другой узел нервных клеток проводящей системы сердца. В этом случае циклические электрические импульсы спутываются, и ритм сердечных сокращений нарушается - имеет место аритмия.При синусовом ритме на электрокардиограмме во II отведении зубец Р имеется перед каждым QRS-комплексом, и он всегда положительный. На одном отведении все зубцы Р должны иметь одинаковые форму, длину и ширину.
При предсердном ритме зубец Р во II-ом и III-ем отведениях - отрицательный, но имеется перед каждым QRS-комплексом.
Атриовентрикулярные ритмы характеризуются отсутствием зубцов Р на кардиограммах, или же появлением этого зубца после QRS-комплекса, а не перед ним, как в норме. При таком типе ритма частота сердечных сокращений - низкая, и составляет от 40 до 60 ударов в минуту.
Желудочковый ритм характеризуется увеличением ширины QRS-комплекса, который становится большим и довольно пугающим. Зубцы Р и QRS-комплекс совершенно не связаны друг с другом. То есть отсутствует строгая правильная нормальная последовательность – зубец Р, и следом за ним QRS-комплекс. Желудочковый ритм характеризуется снижением частоты сердечных сокращений – менее 40 ударов в минуту.
Выявление патологии проводимости электрического импульса по структурам сердца
Для этого измеряют длительность зубца Р, интервала P – Q и комплекса QRS. Длительность этих параметров высчитывают по миллиметровой ленте, на которой записана кардиограмма. Сначала считают, сколько миллиметров занимает каждый зубец или интервал, после чего полученное значение умножают на 0,02 при скорости записи 50 мм/с, или на 0,04 при скорости записи 25 мм/с.Нормальная длительность зубца Р составляет до 0,1 секунды, интервала P – Q – 0,12-0,2 секунды, QRS-комплекса – 0,06-0,1 секунду.
Электрическая ось сердца
 Обозначается, как угол альфа. Она может иметь нормальное положение, горизонтальное или вертикальное. Причем у худого человека ось сердца более вертикальна относительно средних величин, а у полных – более горизонтальна. Нормальное положение электрической оси сердца составляет 30–69 o , вертикальное – 70–90 o , горизонтальное – 0–29 o . Угол альфа, равный от 91 до ±180 o , отражает резкое отклонение электрической оси сердца вправо. Угол альфа, равный от 0 до –90 o , отражает резкое отклонение электрической оси сердца влево.
Обозначается, как угол альфа. Она может иметь нормальное положение, горизонтальное или вертикальное. Причем у худого человека ось сердца более вертикальна относительно средних величин, а у полных – более горизонтальна. Нормальное положение электрической оси сердца составляет 30–69 o , вертикальное – 70–90 o , горизонтальное – 0–29 o . Угол альфа, равный от 91 до ±180 o , отражает резкое отклонение электрической оси сердца вправо. Угол альфа, равный от 0 до –90 o , отражает резкое отклонение электрической оси сердца влево.Электрическая ось сердца может отклоняться при различных патологических состояниях. Например, гипертоническая болезнь приводит к отклонению вправо, нарушение проводимости (блокады) может смещать ее вправо или влево.
Предсердный зубец Р
Предсердный зубец Р должен быть:- положительным в I, II, aVF и грудных отведениях (2, 3 ,4, 5, 6);
- отрицательным в aVR;
- двухфазным (часть зубца лежит в положительной области, и часть - в отрицательной) в III, aVL, V1.
Патологические формы зубца Р могут свидетельствовать о следующих патологиях:
1.
Высокие и острые зубцы в II, III, aVF–отведениях появляются при гипертрофии правого предсердия ("легочное сердце");
2.
Зубец Р с двумя вершинами с большой шириной в I, aVL, V5 и V6-отведениях говорит о гипертрофии левого предсердия (например, порок митрального клапана).
Интервал P – Q
Интервал P – Q имеет нормальную длительность от 0,12 до 0,2 секунды. Увеличение длительности интервала P – Q является отражением атриовентрикулярной блокады. На электрокардиограмме можно выделить три степени атриовентрикулярной блокады (AV):- I степень: простое удлинение интервала P – Q с сохранением всех остальных комплексов и зубцов.
- II степень: удлинение интервала P – Q с частичным выпадением некоторых QRS-комплексов.
- III степень: отсутствие связи между зубцом Р и QRS-комплексами. В этом случае предсердия работают в своем ритме, а желудочки – в своем.
Желудочковый QRST–комплекс
 Желудочковый QRST–комплекс состоит собственно из QRS-комплекса и сегмента S – T. Нормальная длительность QRST–комплекса не превышает 0,1 секунды, а ее увеличение выявляется при блокадах ножек пучка Гисса.
Желудочковый QRST–комплекс состоит собственно из QRS-комплекса и сегмента S – T. Нормальная длительность QRST–комплекса не превышает 0,1 секунды, а ее увеличение выявляется при блокадах ножек пучка Гисса.QRS-комплекс состоит из трех зубцов, соответственно Q, R и S. Зубец Q виден на кардиограмме во всех отведениях, кроме 1, 2 и 3 грудных. Нормальный зубец Q имеет амплитуду до 25% от таковой зубца R. Длительность зубца Q составляет 0,03 секунды. Зубец R регистрируется абсолютно во всех отведениях. Зубец S также виден во всех отведениях, но его амплитуда уменьшается от 1-ого грудного до 4-ого, а в 5-ом и 6-ом он может вообще отсутствовать. Максимальная амплитуда данного зубца составляет 20 мм.
Сегмент S – T является очень важным с диагностической точки зрения. Именно по этому зубцу можно выявить ишемию миокарда, то есть недостаток кислорода в сердечной мышце. Обычно этот сегмент проходит по изолинии, в 1, 2 и 3 грудных отведениях, он может подниматься вверх максимум на 2 мм. А в 4, 5 и 6 грудных отведениях сегмент S – T может смещаться ниже изолинии максимум на полмиллиметра. Именно отклонение сегмента от изолинии отражает наличие ишемии миокарда.
Зубец Т
Зубец Т является отражением процесса в конечном итоге расслабления в сердечной мышце желудочков сердца. Обычно при большой амплитуде зубца R, зубец Т также будет положительным. Отрицательный зубец Т регистрируется в норме только в отведении aVR.Интервал Q – T
Интервал Q – T отражает процесс в конечном итоге сокращения в миокарде желудочков сердца.Расшифровка ЭКГ – показатели нормы
Расшифровка электрокардиограммы обычно записывается врачом в заключении. Типичный пример нормальной кардиограммы сердца выглядит следующим образом:1. PQ – 0,12 с.
2. QRS – 0,06 с.
3. QT – 0,31 с.
4. RR – 0,62 – 0,66 – 0,6.
5. ЧСС равна 70 – 75 ударов в минуту.
6. ритм синусовый.
7. электрическая ось сердца расположена нормально.
В норме ритм должен быть только синусовым, ЧСС взрослого человека – 60 – 90 ударов в минуту. Зубец Р в норме составляет не более 0,1 с, интервал P – Q – 0,12-0,2 секунды, QRS-комплекс – 0,06-0,1 секунду, Q – Т до 0,4 с.
Если кардиограмма - патологическая, то в ней указываются конкретные синдромы и отклонения от нормы (например, частичная блокада левой ножки пучка Гисса, ишемия миокарда и т.д.). Также врач может отразить конкретные нарушения и изменения нормальных параметров зубцов, интервалов и сегментов (например, укорочение зубца Р или интервала Q – Т и т.д.).
Расшифровка ЭКГ у детей и беременных женщин
В принципе у детей и беременных женщин нормальные показатели электрокардиограммы сердца - такие же, как у здоровых взрослых людей. Однако имеются определенные физиологические особенности. Например, частота сердечных сокращений у детей выше, чем у взрослого человека. Нормальная ЧСС ребенка до 3–летнего возраста составляет 100 – 110 ударов в минуту, 3–5 лет – 90 – 100 ударов в минуту. Затем постепенно частота сердечных сокращений уменьшается, и в подростковом возрасте сравнивается с таковой у взрослого человека – 60 – 90 ударов в минуту.У беременных женщин возможно небольшое отклонение электрической оси сердца на поздних сроках гестации из-за сдавления растущей маткой . Кроме того, часто развивается синусовая тахикардия, то есть увеличение частоты сердечных сокращений до 110 – 120 ударов в минуту, что является функциональным состоянием, и проходит самостоятельно. Увеличение частоты сердечных сокращений связано с большим объемом циркулирующей крови и увеличенной нагрузкой. Из-за увеличения нагрузки на сердце у беременных женщин может выявляться перегрузка различных отделов органа. Эти явления не являются патологией - они связаны с беременностью , и пройдут самостоятельно после родов .
Расшифровка электрокардиограммы при инфаркте
 Инфаркт миокарда представляет собой резкое прекращение поступления кислорода к клеткам мышц сердца, вследствие чего развивается омертвение участка ткани, оказавшегося в состоянии гипоксии . Причина нарушения поступления кислорода может быть разной – чаще всего это закупорка кровяного сосуда, или его разрыв. Инфаркт захватывает только часть мышечной ткани сердца, и объем поражения зависит от величины кровеносного сосуда, оказавшегося закупоренным или разорванным. На электрокардиограмме инфаркт миокарда имеет определенные признаки, по которым его можно диагностировать.
Инфаркт миокарда представляет собой резкое прекращение поступления кислорода к клеткам мышц сердца, вследствие чего развивается омертвение участка ткани, оказавшегося в состоянии гипоксии . Причина нарушения поступления кислорода может быть разной – чаще всего это закупорка кровяного сосуда, или его разрыв. Инфаркт захватывает только часть мышечной ткани сердца, и объем поражения зависит от величины кровеносного сосуда, оказавшегося закупоренным или разорванным. На электрокардиограмме инфаркт миокарда имеет определенные признаки, по которым его можно диагностировать.В процессе развития инфаркта миокарда выделяют четыре стадии, которые имеют разные проявления на ЭКГ:
- острейшая;
- острая;
- подострая;
- рубцовая.
Иногда удается застать фазу ишемии миокарда, предшествующую острейшей, которая характеризуется высокими зубцами Т.
Острая стадия инфаркта протекает 2 – 3 недели. В этот период на ЭКГ регистрируется широкий и высокоамплитудный зубец Q, и отрицательный зубец Т.
Подострая стадия протекает до 3 месяцев. На ЭКГ регистрируется очень большой отрицательный зубец Т с огромной амплитудой, который постепенно нормализуется. Иногда выявляется подъем сегмента S – T, который должен был выровняться к этому периоду. Это является тревожным симптомом , поскольку может свидетельствовать о формировании аневризмы сердца.
Рубцовая стадия инфаркта является конечной, поскольку на поврежденном месте образуется соединительная ткань, неспособная к сокращению. Этот рубец регистрируется на ЭКГ в виде зубца Q, который останется на всю жизнь. Часто зубец Т сглажен, имеет низкую амплитуду, или же вовсе отрицательный.
Расшифровка наиболее распространенных ЭКГ
 В заключении врачи пишут результат расшифровки ЭКГ, который часто непонятен, поскольку состоит из терминов, синдромов и просто констатации патофизиологических процессов. Рассмотрим наиболее распространенные заключения ЭКГ, которые оказываются непонятны человеку без медицинского образования.
В заключении врачи пишут результат расшифровки ЭКГ, который часто непонятен, поскольку состоит из терминов, синдромов и просто констатации патофизиологических процессов. Рассмотрим наиболее распространенные заключения ЭКГ, которые оказываются непонятны человеку без медицинского образования.Эктопический ритм означает не синусовый - что может быть как патологией, так и нормой. Нормой эктопический ритм является тогда, когда имеет место врожденное неправильное формирование проводящей системы сердца, но человек не предъявляет никаких жалоб и не страдает другими сердечными патологиями. В других случаях эктопический ритм свидетельствует о наличии блокад.
Изменение процессов реполяризации на ЭКГ отражает нарушение процесса расслабления сердечной мышцы после сокращения.
Синусовый ритм – это нормальный сердечный ритм здорового человека.
Синусовая или синусоидальная тахикардия означает, что у человека правильный и регулярный ритм, но повышенная частота сердечных сокращений – более 90 ударов в минуту. У молодых людей до 30-летнего возраста является вариантом нормы.
Синусовая брадикардия – это низкое число сердечных сокращений – менее 60 ударов в минуту на фоне нормального, регулярного ритма.
Неспецифические изменения ST-T означают, что имеются незначительные отклонения от нормы, но их причина может быть совершенно не связана с патологией сердца. Необходимо пройти полное обследование. Такие неспецифические изменения ST-T могут развиваться при дисбалансе ионов калия, натрия, хлора, магния, или различных эндокринных нарушениях, часто в период климакса у женщин.
Двухфазный зубец R в совокупности с другими признаками инфаркта указывает на повреждение передней стенки миокарда. Если же иных признаков инфаркта не выявлено, то двухфазный зубец R не является признаком патологии.
Удлинение QT может свидетельствовать о гипоксии (недостатке кислорода), рахите , или перевозбуждении нервной системы у ребенка, что является следствием родовой травмы .
Гипертрофия миокарда означает, что мышечная стенка сердца утолщена, и работает с огромной нагрузкой. Это может привести к формированию:
- сердечной недостаточности;
- аритмии.
Умеренные диффузные изменения в миокарде означают, что питание тканей нарушено, развилась дистрофия сердечной мышцы. Это поправимое состояние: необходимо обратиться к врачу и пройти адекватный курс лечения, включая нормализацию питания.
Отклонение электрической оси сердца (ЭОС) влево или вправо возможно при гипертрофии левого или правого желудочка соответственно. Влево ЭОС может отклоняться у тучных людей, а право – у худых, но в данном случае это - вариант нормы.
Левый тип ЭКГ – отклонение ЭОС влево.
НБПНПГ – аббревиатура, обозначающая "неполная блокада правой ножки пучка Гиса". Данное состояние может встречаться у новорожденных детей, и является вариантом нормы. В редких случаях НБПНПГ может стать причиной аритмии, но в основном не приводит к развитию негативных последствий. Блокада ножки пучка Гисса довольно часто встречается у людей, однако если нет никаких жалоб на сердце - то это совершенно не опасно.
БПВЛНПГ – аббревиатура, означающая "блокада передней ветви левой ножки пучка Гиса". Отражает нарушение проведения электрического импульса в сердце, и приводит к развитию аритмий.
Малый рост зубца R в V1-V3 может быть признаком инфаркта межжелудочковой перегородки. Чтобы точно определить, так ли это, необходимо сделать еще одно исследование ЭКГ.
Синдром CLC (синдром Клейн-Леви-Критеско) представляет собой врожденную особенность проводящей системы сердца. Может стать причиной развития аритмий. Данный синдром не требует лечения, но необходимо регулярно обследоваться у врача – кардиолога.
Низкий вольтаж ЭКГ часто регистрируется при перикардите (большом объеме соединительной ткани в сердце, заместившей мышечную). Кроме того, данный признак может быть отражением истощения или микседемы.
Метаболические изменения являются отражением недостаточности питания сердечной мышцы. Необходимо обследоваться у кардиолога и пройти курс лечения.
Замедление проводимости означает, что нервный импульс проходит по тканям сердца медленнее, чем в норме. Само по себе данное состояние не требует специального лечения - это может быть врожденной особенностью проводящей системы сердца. Рекомендуется регулярное наблюдение у врача–кардиолога.
Блокада 2 и 3 степеней отражает серьезное нарушение проводимости сердца, что проявляется аритмией. В этом случае необходимо лечение.
Поворот сердца правым желудочком вперед может быть косвенным признаком развития гипертрофии. В этом случае необходимо выяснить её причину, и пройти курс лечения, или же скорректировать диету и образ жизни.
Цена электрокардиограммы с расшифровкой
Стоимость электрокардиограммы с расшифровкой значительно колеблется, в зависимости от конкретного медицинского учреждения. Так, в государственных больницах и поликлиниках минимальная цена за процедуру снятия ЭКГ и расшифровки ее врачом составляет от 300 рублей. В этом случае вы получите пленочки с записанными кривыми и заключение врача по ним, которое он сделает сам, или при помощи компьютерной программы.Если вы желаете получить основательное и подробное заключение по электрокардиограмме, объяснение врачом всех параметров и изменений - лучше обратиться в частную клинику, которая предоставляет подобные услуги. Здесь врач сможет не только написать заключение, расшифровав кардиограмму, но и спокойно поговорить с вами, не торопясь разъяснить все интересующие моменты. Однако стоимость такой кардиограммы с расшифровкой в частном медицинском центре колеблется от 800 рублей до 3600 рублей. Не стоит считать, что в обычной поликлинике или больнице работают плохие специалисты - просто у врача в государственном учреждении, как правило, очень большой объем работы, поэтому ему попросту некогда беседовать с каждым пациентом очень подробно.
Выбирая лечебно-профилактическое учреждение для снятия кардиограммы с расшифровкой, в первую очередь, обращайте внимание на квалификацию врача. Лучше, чтобы это был специалист – кардиолог или терапевт с хорошим опытом работы. Если кардиограмма необходима ребенку, то лучше обращаться к специалистам – педиатрам , поскольку "взрослые" врачи не всегда учитывают специфику и физиологические особенности малышей.
Перед применением необходимо проконсультироваться со специалистом.Аппаратура для регистрации электрокардиограммы
Электрокардиография — метод графической регистрации изменений разности потенциалов сердца, возникающих в течение процессов возбуждения миокарда.
Первая регистрация электрокардиосигнала, прототипа современной ЭКГ, была предпринята В. Эйнтховеном в 1912 г . в Кембридже. После этого методика регистрации ЭКГ интенсивно совершенствовалась. Современные электрокардиографы позволяют осуществить как одноканальную, так и многоканальную запись ЭКГ.
В последнем случае синхронно регистрируются несколько различных электрокардиографических отведений (от 2 до 6-8), что значительно сокращает период исследования и дает возможность получить более точную информацию об электрическом поле сердца.
Электрокардиографы состоят из входного устройства, усилителя биопотенциалов и регистрирующего устройства. Разность потенциалов, возникающая на поверхности тела при возбуждении сердца, регистрируется с помощью системы электродов, закрепленных на разных участках тела. Электрические колебания преобразуются в механические смещения якоря электромагнита и тем или иным способом записываются на специальной движущейся бумажной ленте. Сейчас используют непосредственно как механическую регистрацию с помощью очень легкого пера, к которому подводятся чернила, так и тепловую запись ЭКГ с помощью пера, которое при нагревании выжигает соответствующую кривую на специальной тепловой бумаге.
Наконец, существуют такие электрокардиографы капиллярного типа (мингографы), в которых запись ЭКГ осуществляется с помощью тонкой струи разбрызгивающихся чернил.
Калибровка усиления, равная 1 мВ, вызывающая отклонение регистрирующей системы на 10 мм, позволяет сравнивать между собой ЭКГ, зарегистрированные у пациента в разное время и/или разными приборами.
Лентопротяжные механизмы во всех современных электрокардиографах обеспечивают движение бумаги с различной скоростью: 25, 50, 100 мм·с -1 и т.д. Чаще всего в практической электрокардиологии скорость регистрации ЭКГ составляет 25 или 50 мм·с -1 (рис 1.1).
Рис. 1.1. ЭКГ, зарегистрированные со скоростью 50 мм·с -1 (а) и 25 мм·с -1 (б). В начале каждой кривой показан калибровочный сигнал
Электрокардиографы должны устанавливаться в сухом помещении при температуре не ниже 10 и не выше 30 °С. Во время работы электрокардиограф должен быть заземлен
Электрокардиографические отведения
Изменения разности потенциалов на поверхности тела, возникающие во время работы сердца, записываются с помощью различных систем отведений ЭКГ. Каждое отведение регистрирует разность потенциалов, существующую между двумя определенными точками электрического поля сердца, в которых установлены электроды. Таким образом, разные электрокардиографические отведения отличаются между собой, прежде всего, участками тела, на которых измеряется разность потенциалов.
Электроды, установленные в каждой из выбранных точек на поверхности тела, подключаются к гальванометру электрокардиографа. Один из электродов присоединяют к положительному полюсу гальванометра (положительный или активный электрод отведения), второй электрод — к его отрицательному полюсу (отрицательный электрод отведения).
Сегодня в клинической практике наиболее широко используют 12 отведений ЭКГ, запись которых является обязательной при каждом электрокардиографическом обследовании больного: 3 стандартных отведения, 3 усиленных однополюсных отведения от конечностей и 6 грудных отведений.
Стандартные отведения
Три стандартных отведения образуют равносторонний треугольник (треугольник Эйнтховена), вершинами которого являются правая и левая руки, а также левая нога с установленными на них электродами. Гипотетическая линия, соединяющая два электрода, участвующие в образовании электрокардиографического отведения, называется осью отведения. Осями стандартных отведений являются стороны треугольника Эйнтховена (рис. 1. 2).

Рис. 1.2. Формирование трех стандартных отведений от конечностей
Перпендикуляры, проведенные из геометрического центра сердца к оси каждого стандартного отведения, делят каждую ось на две равные части. Положительная часть обращена в сторону положительного (активного) электрода отведения, а отрицательная — к отрицательному электроду. Если электродвижущая сила (ЭДС) сердца в какой-то момент сердечного цикла проецируется на положительную часть оси отведения, на ЭКГ записывается положительное отклонение (положительные зубцы R, Т, Р), а если на отрицательную — на ЭКГ регистрируются отрицательные отклонения (зубцы Q, S, иногда отрицательные зубцы Т или даже Р). Для записи этих отведений электроды накладывают на правой руке (красная маркировка) и левой (желтая маркировка), а также левой ноге (зеленая маркировка). Эти электроды попарно подключаются к электрокардиографу для регистрации каждого из трех стандартных отведений. Стандартные отведения от конечностей регистрируют попарно, подключая электроды:
I отведение — левая (+) и правая (-) рука;
II отведение — левая нога (+) и правая рука (-);
III отведение — левая нога (+) и левая рука (-);
Четвертый электрод устанавливается на правую но гу для подключения заземляющего провода (черная маркировка).
Знаками «+» и «-» здесь обозначено соответствующее подключение электродов к положительному или отрицатель ному полюсам гальванометра, то есть указаны положительный и отрицательный полюс каждого отведения.
Усиленные отведения от конечностей
Усиленные отведения от конечностей были предложены Гольдбергом в 1942 г . Они регистрируют разность потенциалов между одной из конечностей, на которой установлен активный положительный электрод данного отведения (правая рука, левая рука или нога) и средним потенциалом двух других конечностей. В качестве отрицательного электрода в этих отведениях используют так называемый объединенный электрод Гольдберга, который образуется при соединении двух конечностей через дополнительное сопротивление. Таким образом, aVR — это усиленное отведение от правой руки; aVL — усиленное отведение от левой руки; aVF — усиленное отведение от левой ноги (рис. 1.3).
Обозначение усиленных отведений от конечностей проис ходит от первых букв английских слов: « a » — augmented (усиленный); « V » — voltage (потенциал); «R» — right (правый); «L» — left (левый); «F» — foot (нога).

Рис. 1.3. Формирование трех усиленных однополюсных отведений от конечностей. Внизу — треугольник Эйнтховена и расположение осей трех усиленных однополюсных отведений от конечностей
Шестиосевая система координат (по BAYLEY)
Стандартные и усиленные однополюсные отведения от конечностей дают возможность зарегистрировать изменения ЭДС сердца во фронтальной плоскости, то есть в той, в которой расположен треугольник Эйнтховена. Для более точного и наглядного определения различных отклонений ЭДС сердца в этой фронтальной плоскости, в частности для определения положения электрической оси сердца, была предложена так называемая шестиосевая система координат (Bayley, 1943). Ее можно получить при совмещении осей трех стандартных и трех усиленных отведений от конечностей, проведенных через электрический центр сердца. Последний делит ось каждого отведения на положительную и отрицательную части, направленные, соответственно, к положительному (активному) или отрицательному электродам (рис. 1.4).

Рис. 1.4. Формирование шестиосевой системы координат (по Bayley)
Направление осей измеряют в градусах. За начало отсчета (0 °) условно принимают радиус, проведенный строго горизонтально из электрического центра сердца влево по направлению к активному положительному полюсу I стандартного отведения. Положительный полюс II стандартного отведения расположен под углом +60 °, отведения aVF — +90 °, III стандартного отведения — +120 °, aVL — - 30 °, a aVR — -150 °. Ось отведения aVL перпендикулярна оси II стандартного отведения, ось I стандартного отведения — оси aVF, а ось aVR —оси III стандартного отведения.
Грудные отведения
Грудные однополюсные отведения, предложенные Wilson в 1934 г ., регистрируют разность потенциалов между активным положительным электродом, установленным в определенных точках на поверхности грудной клетки и отрицательным объединенным электродом Вильсона. Этот электрод образуется при соединении через дополнительные сопротивления трех конечностей (правой и левой руки, а также левой ноги), объединенный потенциал которых близок к нулю (около 0,2 мВ). Для записи ЭКГ используют 6 общепринятых позиций активного электрода на передней и боковой поверхности грудной клетки, которые в сочетании с объединенным электродом Вильсона образуют 6 грудных отведений (рис. 1.5):
отведение V 1 — в четвертом межреберье по правому краю грудины;
отведение V 2 — в четвертом межреберье по левому краю грудины;
отведение V 3 — между позициями V 2 и V 4 , примерно на уровне четвертого ребра по левой парастернальной линии;
отведение V 4 — в пятом межреберье по левой срединно-ключичной линии;
отведение V 5 — на том же уровне по горизонтали, что и V 4 , по левой передней подмышечной линии;
отведение V 6 — по левой средней подмышечной линии на том же уровне по горизонтали, что и электроды отведений V 4 и V 5 .
Рис. 1.5. Расположение грудных электродов
Таким образом, наиболее широкое распространение получили 12 электрокардиографических отведений (3 стандартных, 3 усиленных однополюсных отведения от конечностей и 6 грудных).
Электрокардиографические отклонения в каждом из них отражают суммарную ЭДС всего сердца, то есть являются результатом одновременного воздействия на данное отведение изменяющегося электрического потенциала в левых и правых отделах сердца, в передней и задней стенке желудочков, в верхушке и основании сердца.
Дополнительные отведения
Диагностические возможности электрокардиографического исследования иногда целесообразно расширить при применении некоторых дополнительных отведений. Их используют в тех случаях, когда обычная программа регистрации 12 общепринятых отведений ЭКГ не позволяет достаточно надежно диагностировать ту или иную электрокардиографическую патологию или требует уточнения некоторых изменений.
Методика регистрации дополнительных грудных отведений отличается от методики записи 6 общепринятых грудных от ведений лишь локализацией активного электрода на поверхности грудной клетки. В качестве электрода, соединенного с отрицательным полюсом кардиографа, используют объединенный электрод Вильсона.

Рис. 1.6. Расположение дополнительных грудных электродов
Отведения V7—V9 . Активный электрод устанавливают по задней подмышечной (V 7), лопаточной (V 8) и паравертебральной (V 9) линиях на уровне горизонтали, на которой расположены электроды V 4 —V 6 (рис. 1.6). Эти отведения обычно используют для более точной диагностики очаговых изменений миокарда в заднебазальных отделах ЛЖ.
Отведения V 3R—V6R. Грудной (активный) электрод помещают на правой половине грудной клетки в позициях, симметричных обычным точкам расположения электродов V 3 —V 6 . Эти отведения используют для диагностики гипертрофии правых отделов сердца.
Отведения по Нэбу. Двухполюсные грудные отведения, предложенные в 1938 г. Нэбом, фиксируют разность потенциалов между двумя точками, расположенными на поверхтности грудной клетки. Для записи трех отведений по Нэбу используют электроды, предназначенные для регистрации трех стандартных отведений от конечностей. Электрод, обычно устанавливаемый на правой руке (красная маркировка), помещают во втором межреберье по правому краю грудины. Электрод с левой ноги (зеленая маркировка) переставляют в позицию грудного отведения V 4 (у верхушки сердца), а электрод, располагающийся на левой руке (желтая маркировка), помещают на том же горизонтальном уровне, что и зеленый электрод, но по задней подмышечной линии. Если переключатель отведений электрокардиографа находится в положении I стандартного отведения, регистрируют отведение Dorsalis (D).
Перемещая переключатель на II и III стандартные отведения, записывают соответственно отведения Anterior (А) и Inferior (I). Отведения по Нэбу используют для диагностики очаговых изменений мио карда задней стенки (отведение D), передней боковой стенки (отведение А) и верхних отделов передней стенки (отведение I).
Техника регистрации ЭКГ
Для получения качественной записи ЭКГ необходимо придерживаться некоторых правил ее регистрации.
Условия проведения электрокардиографического исследования
ЭКГ регистрируют в специальном помещении, удаленном от возможных источников электрических помех: электромоторов, физиотерапевтических и рентгеновских кабинетов, распределительных электрощитов. Кушетка должна находиться на расстоянии не менее 1,5-2 м от проводов электросети.
Целесообразно экранировать кушетку, подложив под пациента одеяло со вшитой металлической сеткой, которая должна быть заземлена.
Исследование проводится после 10-15-минутного отдыха и не ранее чем через 2 ч после еды. Больной должен быть раздет до пояса, голени также освобождены от одежды.
Запись ЭКГ проводится обычно в положении лежа на спине, что позволяет добиться максимального расслабления мышц.
Наложение электродов
На внутреннюю поверхность голеней и предплечий в нижней их трети с помощью резиновых лент накладывают 4 пластинчатых электрода, а на грудь устанавливают один или несколько (при многоканальной записи) грудных электродов, используя резиновую грушу-присоску. Для улучшения качества ЭКГ и уменьшения количества наводных токов следует обеспечить хороший контакт электродов с кожей. Для этого необходимо: 1) предварительно обезжирить кожу спиртом в местах наложения электродов; 2) при значительной волосистости кожи смочить места наложения электродов мыльным раствором; 3) использовать электродную пасту или обильно смачивать кожу в местах наложения электродов 5-10% раствором натрия хлорида.
Подключение проводов к электродам
К каждому электроду, установленному на конечностях или на поверхности грудной клетки, присоединяют провод, идущий от электрокардиографа и маркированный определенным цветом. Общепринятой является маркировка входных проводов: правая рука — красный цвет; левая рука — желтый; левая нога — зеленый, правая нога (заземление пациента) — черный; грудной электрод — белый. При наличии 6-канального электрокардиографа, позволяющего одновременно зарегистрировать ЭКГ в 6 грудных отведениях, к электроду V 1 подключают провод, имеющий красную окраску на наконечнике; к электроду V 2 — желтую, V 3 — зеленую, V 4 — коричневую, V 5 — черную и V 6 — синюю или фиолетовую. Маркировка остальных проводов такая же, как и в одноканальных электрокардиографах.
Выбор усиления электрокардиографа
Прежде чем начинать запись ЭКГ, на всех каналах электрокардиографа необходимо установить одинаковое усиление электрического сигнала. Для этого в каждом электрокардиографе предусмотрена возможность подачи на гальванометр стандартного калибровочного напряжения (1 мВ). Обычно усиление каждого канала подбирается таким образом, чтобы напряжение 1 мВ вызывало отклонение гальванометра и регистрирующей системы, равное 10 мм . Для этого в положении переключателя отведений «0» регулируют усиление электрокардиографа и регистрируют калибровочный милли вольт. При необходимости можно изменить усиление: снизить при слишком большой амплитуде зубцов ЭКГ (1 мВ = 5 мм) или повысить при малой их амплитуде (1 мВ = 15 или 20 мм ).
Запись ЭКГ
Запись ЭКГ проводят при спокойном дыхании, а также на высоте вдоха (в отведении III). Вначале записывают ЭКГ в стандартных отведениях (I, II, III), затем в усиленных отведениях от конечностей (aVR, aVL и aVF) и грудных (V 1 -V 6). В каждом отведении записывают не менее 4 сердечных циклов PQRST. ЭКГ регистрируют, как правило, при скорости движения бумаги 50 мм·с -1 . Меньшую скорость (25 мм·с -1) используют при необходимости более длительной записи ЭКГ, например для диагностики нарушений ритма.
Сразу после окончания исследования на бумажной ленте записывают фамилию, имя и отчество пациента, год рождения, дату и время исследования.
Нормальная ЭКГ
Зубец Р
Зубец Р отражает процесс деполяризации правого и левого предсердий. В норме во фронтальной плоскости средний результирующий вектор деполяризации предсердий (вектор Р) расположен почти параллельно оси II стандартного отведения и проецируется на положительные части осей отведений II, aVF, I и III. Поэтому в этих отведениях обычно регистрируется положительный зубец Р, имеющий максимальную амплитуду в I и II отведениях.
В отведении aVR зубец Р всегда отрицательный, так как вектор Р проецируется на отрицательную часть оси этого отведения. Поскольку ось отведения aVL перпендикулярна направлению среднего результирующего вектора Р, его проекция на ось этого отведения близка к нулю, на ЭКГ в большинстве случаев регистрируются двухфазный или низкоамплитудный зубец Р.
При более вертикальном расположении сердца в грудной клетке (например у лиц с астеническим телосложением), когда вектор Р оказывается параллельным оси отведения aVF, (рис. 1.7), амплитуда зубца Р увеличивается в отведениях III и aVF и уменьшается в отведениях I и aVL. Зубец P в aVL при этом может стать даже отрицательным.

Рис. 1.7. Формирование зубца Р в отведениях от конечностей
Наоборот, при более горизонтальном положении сердца в грудной клетке (например у гиперстеников) вектор Р параллелен оси I стандартного отведения. При этом амплитуда зубца Р увеличивается в отведениях I и aVL. P aVL становится положительным и уменьшается в отведениях III и aVF. В этих случаях проекция вектора Р на ось III стандартного отведения равна нулю или даже имеет отрицательное значение. Поэтому зубец P в III отведении может быть двухфазным или отрицательным (чаще при гипертрофии левого предсердия).
Таким образом, у здорового человека в отведениях I, II и aVF зубец Р всегда положительный, в отведениях III и aVL он может быть положительным, двухфазным или (редко) отрицательным, а в отведении aVR зубец Р всегда отрицательный.
В горизонтальной плоскости средний результирующий век тор Р обычно совпадает с направлением осей грудных отведений V 4 —V 5 и проецируется на положительные части осей отведений V 2 —V 6 , как это показано на рис. 1.8. Поэтому у здорового человека зубец Р в отведениях V 2 —V 6 всегда положительный.

Рис. 1.8. Формирование зубца Р в грудных отведениях
Направление среднего вектора Р почти всегда перпендикулярно оси отведения V 1 , в то же время направление двух моментных векторов деполяризации разное. Первый начальный моментный вектор возбуждения предсердий ориентирован вперед, в сторону положительного электрода отведения V 1 , а второй конечный моментный вектор (меньший по величине) обращен назад, в сторону отрицательного полюса отведения V 1 . Поэтому зубец P в V 1 чаще бывает двухфазным (+-).
Первая положительная фаза зубца P в V 1 , обусловленная возбуждением правого и частично левого предсердий, больше второй отрицательной фазы зубца P в V 1 , отражающей относительно короткий период конечного возбуждения только левого предсердия. Иногда вторая отрицательная фаза зубца P в V 1 слабо выражена и зубец P в V 1 положительный.
Таким образом, у здорового человека в грудных отведениях V 2 -V 6 всегда регистрируется положительный зубец Р, а в от ведении V 1 он может быть двухфазным или положительным.
Амплитуда зубцов Р в норме не превышает 1,5-2,5 мм, а продолжительность — 0,1 с.
Интервал Р ‒ Q(R)
Интервал Р-Q(R) измеряется от начала зубца Р до на чала желудочкового комплекса QRS (зубца Q или R). Он отражает продолжительность АV-проведения, то есть время распространения возбуждения по предсердиям, АV-узлу, пучку Гиса и его разветвлениям (рис. 1.9). Не следует интервал Р-Q(R) с сегментом РQ(R), который измеряется от конца зубца Р до начала Q или R

Рис. 1.9. Интервал Р-Q(R)
Длительность интервала Р-Q(R) колеблется от 0,12 до 0,20 с и у здорового человека зависит в основном от ЧСС: чем она выше, тем короче интервал Р-Q(R).
Желудочковый комплекс QRS T
Желудочковый комплекс QRST отражает сложный процесс распространения (комплекс QRS) и угасания (сегмент RS-Т и зубец Т) возбуждения по миокарду желудочков. Если амплитуда зубцов комплекса QRS достаточно велика и превышает 5 мм , их обозначают заглавными буквами латинского алфавита Q, R, S, если мала (менее 5 мм ) — строчными буквами q, r, s.
Зубцом R обозначают любой положительный зубец, входящий в состав комплекса QRS. Если имеется несколько таких положительных зубцов, их обозначают соответственно как R, Rj, Rjj и т.д. Отрицательный зубец комплекса QRS, непосредственно предшествующий зубцу R, обозначают буквой Q (q), а отрицательный зубец, следующий сразу после зубца R, — S (s).
Если на ЭКГ регистрируется только отрицательное отклонение, а зубец R отсутствует совсем, желудочковый комплекс обозначают как QS. Формирование отдельных зубцов комплекса QRS в различных отведениях можно объяснить существованием трех моментных векторов желудочковой деполяризации и различной их проекцией на оси ЭКГ-отведений.
Зубец Q
В большинстве ЭКГ-отведений формирование зубца Q обу словлено начальным моментным вектором деполяризации меж желудочковой перегородки, длящейся до 0,03 с. В норме зубец Q может быть зарегистрирован во всех стандартных и усиленных однополюсных отведениях от конечностей и в грудных отведениях V 4 -V 6 . Амплитуда нормального зубца Q во всех отведениях, кроме aVR, не превышает 1 / 4 высоты зубца R, а его продолжительность — 0,03 с. В отведении aVR у здорового человека может быть зафиксирован глубокий и широкий зубец Q или даже комплекс QS.
Зубец R
Зубец R во всех отведениях, за исключением правых грудных отведений (V 1 , V 2) и отведения aVR, обусловлен проекцией на оси отведения второго (среднего) моментного вектора QRS, или условно вектора 0,04 с. Вектор 0,04 с отражает процесс дальнейшего распространения возбуждения по миокарду ПЖ и ЛЖ. Но, поскольку ЛЖ является более мощным отделом сердца, вектор R ориентирован влево и вниз, то есть в сторону ЛЖ. На рис. 1.10а видно, что во фронтальной плоскости вектор 0,04 с проецируется на положительные части осей отведений I, II, III, aVL и aVF и на отрицательную часть оси отведения aVR. Поэтому во всех отведениях от конечностей, за исключением aVR, формируются высокие зубцы R, причем при нормальном анатомическом положении сердца в грудной клетке зубец R в отведении II имеет максимальную амплитуду. В отведении aVR, как было сказано выше, всегда преобладает отрицательное отклонение — зубец S, Q или QS, обусловленный проекцией вектора 0,04 с на отрицательную часть оси этого отведения.
При вертикальном положении сердца в грудной клетке зубец R становится максимальным в отведениях aVF и II, а при горизонтальном положении сердца — в I стандартном отведении. В горизонтальной плоскости вектор 0,04 с обычно совпадает с направлением оси отведения V 4 . Поэтому зубец R в V 4 превышает по амплитуде зубцы R в остальных грудных отведениях, как это показано на рис. 1.10б. Таким образом, в левых грудных отведениях (V 4 -V 6) зубец R формируется в результате проекции главного моментного вектора 0,04 с на положительные части этих отведений.

Рис. 1.10. Формирование зубца R в отведениях от конечностей
Оси правых грудных отведений (V 1 , V 2) обычно перпендикулярны направлению главного моментного вектора 0,04 с, по этому последний почти не оказывает своего влияния на эти отведения. Зубец R в отведениях V 1 и V 2 , как было показано выше, формируется в результате проекции на оси этих отведений начального моментного выбора (0,02 с) и отражает распространение возбуждения по межжелудочковой перегородке.
В норме амплитуда зубца R постепенно увеличивается от отведения V 1 к отведению V 4 , а затем вновь несколько уменьшается в отведениях V 5 и V 6 . Высота зубца R в отведениях от конечностей не превышает обычно 20 мм, а в грудных отведениях — 25 мм. Иногда у здоровых людей зубец r в V 1 столь слабо выражен, что желудочковый комплекс в отведении V 1 приобретает вид QS.
Для сравнительной характеристики времени распространения волны возбуждения от эндокарда до эпикарда ПЖ и ЛЖ принято определять так называемый интервал внутреннего отклонения (intrinsical defl ection) соответственно в правых (V 1 , V 2) и левых (V 5 , V 6) грудных отведениях. Он измеряется от начала желудочкового комплекса (зубца Q или R) до вершины зубца R в соответствующем отведении, как показано на рис. 1.11.

Рис. 1.11. Измерение интервала внутреннего отклонения
При наличии расщеплений зубца R (комплексы типа RSRj или qRsrj) интервал измеряется от начала комплекса QRS до вер шины последнего зубца R.
В норме интервал внутреннего отклонения в правом грудном отведении (V 1) не превышает 0,03 с, а в левом грудном отведении V 6 -0,05 с.
Зубец S
У здорового человека амплитуда зубца S в разных ЭКГ-отведениях колеблется в больших пределах, не превышая 20 мм .
При нормальном положении сердца в грудной клетке в отведениях от конечностей амплитуда S мала, кроме отведения aVR. В грудных отведениях зубец S постепенно уменьшается от V 1 , V 2 до V 4 , а в отведениях V 5 , V 6 имеет малую амплитуду или отсутствует.
Равенство зубцов R и S в грудных отведениях (переходная зона) обычно регистрируется в отведении V 3 или (реже) между V 2 и V 3 или V 3 и V 4 .
Максимальная продолжительность желудочкового комплекса не превышает 0,10 с (чаще 0,07-0,09 с).
Амплитуда и соотношение положительных (R) и отрицательных зубцов (Q и S) в различных отведениях во многом зависят от поворотов оси сердца вокруг трех его осей: переднезадней, продольной и сагиттальной.
Сегмент RS—Т
Сегмент RS-Т — отрезок от конца комплекса QRS (конца зубца R или S) до начала зубца Т. Он соответствует периоду полного охвата возбуждением обоих желудочков, когда разность потенциалов между различными участками сердечной мышцы отсутствует или мала. Поэтому в норме в стандартных и усиленных однополюсных отведениях от конечностей, электроды которых расположены на большом расстоянии от сердца, сегмент RS—Т расположен на изолинии и его смещение вверх или вниз не превышает 0,5 мм . В грудных отведениях (V 1 -V 3) даже у здорово го человека нередко отмечают небольшое смещение сегмента RS-Т вверх от изолинии (не более 2 мм ).
В левых грудных отведениях сегмент RS-T чаще регистрируется на уровне изолинии — так же, как в стандартных (± 0,5 мм).
Точка перехода комплекса QRS в сегмент RS-Т обозначается как j. Отклонения точки j от изолинии часто используют для количественной характеристики смещения сегмента RS-Т.
Зубец Т
Зубец T отражает процесс быстрой конечной реполяризации миокарда желудочков (фаза 3 трансмембранного ПД). В норме суммарный результирующий вектор желудочковой реполяризации (вектор Т) обычно имеет почти такое же направление, как и средний вектор деполяризации желудочков (0,04 с). Поэтому в большинстве отведений, где регистрируется высокий зубец R, зубец Т имеет положительное значение, проецируясь на положительные части осей электрокардиографических отведений (рис. 1.12). При этом наибольшему зубцу R соответствует наибольший по амплитуде зубец Т, и наоборот.

Рис. 1.12. Формирование зубца Т в отведениях от конечностей
В отведении aVR зубец T всегда отрицательный.
При нормальном положении сердца в грудной клетке на правление вектора Т иногда бывает перпендикулярным оси III стандартного отведения, в связи с чем в этом отведении иногда может регистрироваться двухфазный (+/-) или низко амплитудный (сглаженный) зубец T в III.
При горизонтальном расположении сердца вектор Т может проецироваться даже на отрицательную часть оси отведения III и на ЭКГ регистрируется отрицательный зубец Т в III. Однако в отведении aVF при этом зубец Т остается положительным.
При вертикальном расположении сердца в грудной клетке вектор Т проецируется на отрицательную часть оси отведения aVL и на ЭКГ фиксируется отрицательный зубец T в aVL.
В грудных отведениях зубец Т обычно имеет максимальную амплитуду в отведении V 4 или V 3 . Высота зубца T в грудных отведениях обычно увеличивается от V 1 к V 4, а затем несколько уменьшается в V 5 -V 6 . В отведении V 1 зубец Т может быть двухфазным или даже отрицательным. В норме всегда T в V 6 больше Т в V 1 .
Амплитуда зубца Т в отведениях от конечностей у здорового человека не превышает 5-6 мм, а в грудных отведениях — 15-17 мм. Продолжительность зубца Т колеблется от 0,16 до 0,24 с.
Интервал Q-T (QRST)
Интервал Q-Т (QRST) измеряется от начала комплекса QRS (зубца Q или R) до конца зубца Т. Интервал Q-Т (QRST) называют электрической систолой желудочков. Во время электрической систолы возбуждаются все отделы желудочков сердца. Продолжительность интервала Q-Т в первую очередь зависит от частоты ритма сердца. Чем выше частота ритма, тем короче должный интервал Q-Т. Нормальная продолжительность интервала Q-Т определяется по формуле Q-Т=K√R-R, где К — коэффициент, равный 0,37 для мужчин и 0,40 для женщин; R-R — продолжительность одного сердечного цикла. Поскольку длительность интервала Q-T зависит от ЧСС (удлиняясь при его замедлении), для оценки она должна быть откорректирована относительно ЧСС, поэтому для расчетов применяется формула Базетта: QТс=Q-T/√R-R.
Иногда на ЭКГ, особенно в правых грудных отведениях, сразу после зубца Т регистрируется небольшой положительный зубец U, происхождение которого до сих пор неизвестно. Есть предположения, что зубец U соответствует периоду кратковременного повышения возбудимости миокарда желудочков (фаза экзальтации), наступающему после окончания электрической систолы ЛЖ.
О.С. Сычев, Н.К. Фуркало, Т.В. Гетьман, С.И. Деяк "Основы элекрокардиографии"
Электрокардиограмма (ЭКГ) – запись электрической активности клеток сердечной мышцы в состоянии покоя. Профессиональный анализ ЭКГ позволяет оценить функциональное состояние сердца и выявить большинство сердечных патологий. Но некоторые из них это исследование не показывает. В таких случаях назначаются дополнительные исследования. Так, скрытая патология может быть обнаружена при снятии кардиограммы на фоне нагрузочного теста. Еще более информативны холтеровский мониторинг – снятие круглосуточной кардиограммы, а также эхокардиография.
В каких случаях назначается ЭКГ
Кардиолог выдает направление при наличии у больного следующих первичных жалоб:
- боли в области сердца, спины, груди, живота, шеи;
- отеки на ногах;
- одышка;
- обмороки;
- перебои в работе сердца.
При внезапном появлении резких болей в области сердца, следует немедленно снять ЭКГ!
Регулярное снятие кардиограммы считается обязательным при таких диагностированных заболеваниях:
- перенесенный инфаркт или инсульт;
- гипертензия;
- сахарный диабет;
- ревматизм.
В обязательном порядке ЭКГ проводится при подготовке к операциям, мониторинге беременности, при медицинском осмотре летчиков, шоферов, моряков. Результат кардиограммы часто требуется при оформлении путевки на санаторное лечение и выдаче разрешений на активные спортивные занятия. В профилактических целях, даже при отсутствии жалоб, рекомендуется ежегодно снимать ЭКГ всем, особенно людям старше 40 лет. Нередко это помогает диагностировать бессимптомные болезнисердца.
Сердце без устали трудится всю жизнь. Заботьтесь об этом удивительном органе, не дожидаясь его жалоб!
Что показывает ЭКГ
Визуально кардиограмма показывает совокупность зубцов и спадов. Зубцы последовательно обозначаются буквами P, Q, R, S, T. Анализируя высоту, ширину, глубину этих зубцов и длительность интервалов между ними, кардиолог получает представление о состоянии разных участках сердечной мышцы. Так, первый зубец P содержит информацию о работе предсердий. Следующие 3 зубца отображают процесс возбуждения желудочков. После зубца T наступает период расслабления сердца.

Пример фрагмента ЭКГ с нормальным синусовым ритмом
Кардиограмма позволяет определить:
- частоту сердечных сокращений (ЧСС);
- ритм сердечных сокращений;
- различные виды аритмий;
- различные виды блокад проводимости;
- инфаркт миокарда;
- ишемические и кардиодистрофические изменения;
- синдром Вольфа–Паркинсона–Уайта (WPW);
- гипертрофию желудочков;
- положение электрической оси сердца (ЭОС).
Диагностическое значение параметров ЭКГ
ЧСС
Сердце взрослого человека в норме сокращается от 60 до 90 раз в мин. При меньшем значении определяется брадикардия, а при большем – тахикардия, что необязательно является патологией. Так, значительная брадикардия свойственна тренированным спортсменам, особенно бегунам и лыжникам, а преходящая тахикардия вполне нормальна при душевных переживаниях.

У здоровых взрослых людей частота пульса соответствует частоте сердечных сокращений и равна 60 -90 за 1 минуту
Сердечный ритм
Нормальный сердечный ритм называют регулярным синусовым, т. е. генерируемом в синусовом узле сердца. Несинусовая генерация патологична, а нерегулярность указывает на один из видов аритмии.
Во время снятия ЭКГ пациента просят задержать дыхание для того, чтобы выявить возможную патологичную недыхательную аритмию. Серьезной проблемой является мерцательная аритмия (мерцание предсердий). При ней генерация сердечных импульсов происходит не в синусовом узле, а в клетках предсердий. Вследствие этого предсердия и желудочки сокращаются хаотично. Это способствует тромбообразованию и создает реальную угрозу инфаркта и инсульта. Для их предотвращения назначается пожизненная антиаритмическая и антитромботическая терапия.
Мерцательная аритмия – довольно частое заболевание в пожилом возрасте. Оно может быть бессимптомным, но создавать реальную угрозу здоровью и жизни. Следите за своим сердцем!
К аритмии относится и экстрасистолия. Экстрасистолой называется нештатное сокращение сердечной мышцы под воздействием лишнего электрического импульса, не исходящего из синусового узла. Различают предсердную, желудочковую и атриовентрикуляную экстрасистолию. Какие виды экстрасистол требуют вмешательства? Единичные функциональные экстрасистолы (обычно предсердные) часто возникают и при здоровом сердце на фоне стрессов или чрезмерных физических нагрузок. К потенциально опасным относятся групповые и частые желудочковые экстрасистолии.
Блокады
Атриовентрикулярной (A-V) блокадой называют нарушение проводимости электрических импульсов от предсердий к желудочкам. Вследствие этого они сокращаются несинхронно. При A-V блокаде, как правило, требуется лечения, а в тяжелых случаях – установка кардиостимулятора.
Нарушение проводимости внутри миокарда называется блокадой ножек пучка Гиса. Она может локализоваться на левой или правой ножке или на обеих вместе и быть частичной или полной. При этой патологии показано консервативное лечение.
Синоатриальная блокада – дефект проводимости от синусового узла к миокарду. Этот вид блокады возникает при других сердечных болезнях или при передозировке лекарственных препаратов. Требует консервативного лечения.
Инфаркт миокарда
Иногда ЭКГ выявляет инфаркт миокарда – некроз участка сердечной мышцы из-за прекращения его кровообращения. Причиной могут быть крупные атеросклеротические бляшки или резкий спазм сосудов. Тип инфаркта различают по степени поражения – мелкоочаговый (не Q-инфаркт) и обширный (трансмуральный, Q-инфаркт) виды, а также по локализации. Обнаружение признаков инфаркта предполагает срочную госпитализацию пациента.

ЭКГ при инфаркте миокарда
Обнаружение на кардиограмме рубцов свидетельствует о перенесенном когда-то инфаркте миокарда, возможно, безболевом и незамеченным пациентом.
Ишемические и дистрофические изменения
Ишемией сердца называется кислородное голодание его различных участков вследствие недостаточного кровоснабжения. Обнаружение такой патологии требует назначения противоишемических препаратов.
Дистрофическими называют нарушения обмена веществ в миокарде, не связанные с нарушениями кровообращения.
Синдром Вольфа–Паркинсона–Уайта
Это врожденное заболевание, заключающееся в существовании в миокарде аномальных путей проводимости. Если эта патология вызывает аритмические приступы, то необходимо лечение, а в тяжелых случаях – хирургическое вмешательство.
Гипертрофия желудочков – увеличение размеров или утолщение стенки. Чаще всего гипертрофия – следствие пороков сердца, гипертензии, легочных заболеваний. Не имеет самостоятельного диагностического значения и положение ЭОС. В частности, при гипертензии определяется горизонтальное положение или отклонение влево. Имеет значение и комплекция. У худощавых людей, как правило, положение ЭОС – вертикальное.
Особенности ЭКГ у детей
Для детей в возрасте до года считаются нормальными тахикардия до 140 ударов в мин., колебания ЧСС при снятии ЭКГ, неполная блокада правой ножки пучка Гиса, вертикальная ЭОС. В возрасте до 6 лет допустима ЧСС до 128 ударов в мин. Дыхательная аритмия характерна для возраста от 6 до 15 лет.
Одной из ведущих причин смертности среди населения во всем мире являются сердечно-сосудистые заболевания. За последние десятилетия этот показатель существенно снизился благодаря появлению более современных методов обследования, лечения, и, конечно, новых лекарственных препаратов.
Электрокардиография (ЭКГ) – метод регистрации электрической активности сердца, один из первых способов исследования, который длительное время оставался практически единственным в этой области медицины. Около века назад в 1924 году Виллем Эйнтховен получил Нобелевскую премию по медицине, он сконструировал аппарат, при помощи которого регистрировалась ЭКГ, дал названия ее зубцам и определил электрокардиографические признаки некоторых заболеваний сердца.
Многие методы исследования с появлением более современных разработок утрачивают свою актуальность, но к электрокардиографии это не относится. Даже с появлением визуализирующих методик ( , КТ, и др.) ЭКГ на протяжении десятилетий продолжает оставаться самым распространенным, очень информативным, а кое-где и единственным доступным методом исследования сердца. Тем более за век своего существования ни сам прибор, ни методика его использования существенно не изменились.
Показания и противопоказания
Человеку может быть назначена ЭКГ с целью профилактического обследования, а также при подозрении на какое-либо заболевание сердца.Электрокардиография – уникальный метод обследования, который помогает поставить диагноз или становится отправной точкой для составления плана дальнейшего обследования пациента. В любом случае диагностика и лечение любых заболеваний сердца начинается с ЭКГ.
ЭКГ – абсолютно безопасный и безболезненный способ обследования для людей всех возрастов, противопоказаний к проведению обычной электрокардиографии не существует. Исследование занимает всего несколько минут и не требует никакой специальной подготовки.
А вот показаний к проведению электрокардиографии настолько много, что перечислить их все просто невозможно. Основные из них следующие:
- общее обследование во время диспансеризации или медицинской комиссии;
- оценка состояния сердца при различных заболеваниях ( , атеросклероз, болезни легких и др.);
- дифференциальный диагноз при загрудинных болях и ( часто имеют не кардиальную причину);
- подозрение на , а также контроль течения этого заболевания;
- диагностика нарушений сердечного ритма (суточное мониторирование ЭКГ по Холтеру);
- нарушение электролитного обмена (гипер- или гипокалиемия и др.);
- передозировка лекарственных препаратов (например, сердечными гликозидами или антиаритмическими препаратами);
- диагностика внекардиальных заболеваний (тромбоэмболия легочной артерии) и др.
Основное преимущество ЭКГ заключается в том, что исследование может быть выполнено вне стационара, электрокардиографами оснащены многие машины скорой помощи. Это дает возможность врачу на дому у пациента выявить инфаркт миокарда в самом его начале, когда повреждение сердечной мышцы только начинается и частично обратимо. Ведь лечение в таких случаях начинается еще во время транспортировки пациента в стационар.
Даже в тех случаях, когда неотложка не укомплектована этим прибором и врач скорой не имеет возможности выполнить исследование на догоспитальном этапе, первым диагностическим методом в приемном покое медицинского учреждения будет ЭКГ.
Расшифровка ЭКГ у взрослых
В большинстве случаев с электрокардиограммами работают кардиологи, терапевты, врачи скорой помощи, но специалистом в данной области является врач функциональной диагностики. Расшифровка ЭКГ – непростая задача, которая не под силу человеку, не имеющему соответствующей квалификации.
Обычно на ЭКГ здорового человека можно выделить пять зубцов, записывающихся в определенной последовательности: P, Q, R, S и T, иногда регистрируется зубец U (его природа на сегодняшний день точно не известна). Каждый из них отражает электрическую активность миокарда разных участков сердца.
При регистрации ЭКГ обычно записывается несколько комплексов, соответствующих сокращениям сердца. У здорового человека все зубцы в этих комплексах расположены на одинаковом расстоянии. Разница в интервалах между комплексами свидетельствует о .
В таком случае для того чтобы точно установить форму аритмии, может понадобиться холтеровское мониторирование ЭКГ. При помощи специального маленького портативного устройства кардиограмма записывается непрерывно в течение 1-7 суток, после чего полученная запись обрабатывается при помощи компьютерной программы.
- Первый зубец Р отражает процесс деполяризации (охват возбуждением) предсердий. По его ширине, амплитуде и форме врач может заподозрить гипертрофию этих камер сердца, нарушение проведения импульса по ним, предположить наличие у пациента пороков органа и других патологий.
- Комплекс QRS отражает процесс охвата возбуждением желудочков сердца. Деформация формы комплекса, резкое уменьшение или увеличение его амплитуды, исчезновение одного из зубцов может говорить о множестве заболеваний: инфаркт миокарда (при помощи ЭКГ можно установить его локализацию и давность), рубцы, нарушение проводимости (блокады ножек пучка Гиса), и др.
- Последний зубец Т определяется реполяризацией желудочков (условно говоря, расслаблением), деформация этого элемента может говорить об электролитных нарушениях, ишемических изменениях и других патологиях сердца.
Участки ЭКГ, связывающие различные зубцы, получили название «сегменты». В норме они лежат на изолинии, либо отклонение их не значительно. Между зубцами располагаются интервалы (например, PQ или QT), которые отражают время прохождения электрического импульса по отделам сердца, у здорового человека они имеют определенную длительность. Удлинение или укорочение этих интервалов – также значимый диагностический признак. Увидеть и оценить все изменения на ЭКГ может только квалифицированный врач.
В расшифровке ЭКГ важен каждый миллиметр, иногда даже полмиллиметра имеют решающее значение в выборе лечебной тактики. Очень часто опытный врач может по электрокардиограмме поставить точный диагноз без использования дополнительных методов исследования, а в некоторых случаях ее информативность превосходит данные других видов исследования. По сути это скрининговый метод обследования в кардиологии, позволяющий выявить или хотя бы заподозрить заболевания сердца на ранних этапах. Вот поэтому электрокардиограмма еще долгие годы будет оставаться одним из самых востребованных диагностических методов в медицине.
К какому врачу обратиться
За направлением на ЭКГ нужно обратиться к терапевту или кардиологу. Анализ кардиограммы и заключение по ней дает врач функциональной диагностики. Само по себе ЭКГ-заключение не является диагнозом и должно рассматриваться врачом-клиницистом в сочетании с другими данными о пациенте.
Основы электрокардиографии в познавательном видео:
Видеокурс «ЭКГ под силу каждому», урок 1:
Видеокурс «ЭКГ под силу каждому», урок 2.




