Тема: Физиотерапия пневмонии. Физиотерапия болезней легких. Или чем еще лечить пневмонию.
Физиотерапия (греч. physis природа + therapeia лечение; синоним: физическая терапия, физикальная терапия, физиатрия) - область медицины, изучающая физиологическое и лечебное действие природных и искусственно создаваемых физических факторов и разрабатывающая методы использования их с профилактическими и лечебными целями; совокупность физических методов лечения и их практическое применение.
Увеличение вентиляции приводит к потоку воздуха, который способствует перемещению секретов. Этот механизм определяется взаимодействием воздушного потока с вязкой жидкостью, вызывающей смещение. Это действие проявляется в основном в фазе выдоха уже в тихом дыхании и подчеркивается гипервентиляцией. Если бы мы имели застой слизи на уровне правых легкий, чтобы облегчить мобилизацию выделений, мы простерли наш пациент в правом боку, и отсюда мы бы проветрить: таким образом, поток воздуха, производимым будет двигаться мне выделения.
Методы, которые используют потоки, можно разделить на. Механизм этих методов заключается в том, чтобы получить важную позитивизацию альвеолярного давления. Глубокое дыхание и стимулирующая спирометрия являются его частью. Механизм действия заключается в следующем: это медленные вдохновения, которые действуют преимущественно на периферию легкого. Мощные стимулы являются предпочтительными, потому что они имеют более длительное время вдохновения, позволяя распределение воздуха даже в тех областях паренхимы, которые из-за обструкции занимают больше времени для вентиляции.
В физиотерапии выделяют , , водолечение, , лечение с применением механических воздействий. Самостоятельным разделом физиотерапии является . Каждый из них включает ряд лечебных методов, основанных на использовании того или иного физического фактора. Наибольшее число методов объединяет электролечение (методы с использованием электрического поля, постоянного, переменного, непрерывного и прерывистого электротоков, переменного магнитного поля, электромагнитных полей). Светолечение включает методы, использующие энергию светового, в т.ч. ультрафиолетового и инфракрасного, излучения. Методы водобальнеолечения основаны на применении пресной воды (в виде душей, ванн и других водных процедур), а также природных и искусственно приготовляемых . Тепловое лечение включает методы, основанные на использовании тепла, передающегося организму нагретым парафином, озокеритом, лечебными грязями, песком, паром, сухим воздухом и др. Лечение механическими воздействиями включает , , , мануальную терапию.
В реанимационных пациентах, где нет возможности требовать глубокого дыхания, используется вмешательство механической инсуффляции. В этом случае мы вводим в иссечении с механическими устройствами: механическая инсуффляция используется, когда есть изменение кашля, который относится к фазе вдоха и включает в себя применение положительного давления в дыхательных путях. Инспираторный уход может быть использован с помощью инвазивных протезов с инвазивным протезом и может выполняться вручную или с помощью механических вентиляторов.
Инсуффляция, помимо устранения выделений, также проводится с целью повторного обнажения легочного воздуха, который не вентилируется или не вентилируется. После инсуффляции происходит кашель с торс-абдоминальным сжатием. Увеличение объема легких путем оптимизации отношения растяжения мышц выдоха увеличивает их способность генерировать силу.
В прошлом применяли преимущественно общие и региональные физиотерапевтические процедуры с воздействием физических факторов в больших дозах. В результате возникали сходные общие реакции организма, а физические методы лечения относили к так называемым неспецифическим. В настоящее время в связи с прицельным воздействием на определенные органы и системы и использованием импульсных режимов применяют значительно меньшие дозы физических факторов. Это позволило значительно сократить противопоказания и расширить показания для применения физических методов лечения.
Он состоит из постепенного применения положительного давления с последующим внезапным переключением с отрицательным давлением, которое лучше заполняет предмет с фазой вдоха, делая больший начальный объем. При применении этих методов цель состоит в том, чтобы найти правильный баланс между давлением снаружи и внутренним воздушным трассой, чтобы воздух подвергался ответственному ускорению мобилизации секретов.
Чтобы быть эффективными, они должны быть реализованы. Поза и успокоение боли влияют на механизм кашля и, в особенности, на наличие эффективного кашля. Что касается осанки, то увеличивается объем и легочные жидкости из положения лежа на спине до положения сидя. Также важно учитывать качество кашля, которое должно всегда контролироваться и эффективно для меньших усилий пациента. У нас есть три режима кашля: Кашель по запросу: что терапевт просит пациента пациента. Кашель вызвал: рефлекторный кашель, используемый при немедикаментозной стимуляции механических рецепторов глоточного или трахеального золота.
Показания для применения физиотерапия основываются на том, что физиотерапевтические процедуры улучшают периферическое, региональное и центральное кровообращение, оказывают болеутоляющее действие, улучшают трофику тканей, нормализуют нейрогуморальную регуляцию и нарушенные иммунные процессы. Физиотерапия обычно противопоказана при лихорадочных состояниях, обострении воспалительных процессов, истощении организма, инфекционных болезнях в острой стадии, активном туберкулезном процессе, злокачественных новообразованиях и подозрении на их наличие, системных заболеваниях крови, склонности к кровотечениям и кровоточивости, сердечно-сосудистых заболеваниях с недостаточностью кровообращения выше II стадии, аневризме аорты и крупных сосудов, заболеваниях ц.н.с. с резким возбуждением.
Помогает кашлю: маневры для эффективного кашля с помощью сундука и живота, где один пациент не может его производить. Он начинается с дыхания чуть выше текущего объема и переходит в остаточный объем, не преувеличивая его, чтобы не вызвать бронхоспазм. Его механизм действия основан на явлении сжатия дыхательных путей. Его эффективность, как и кашель, находится на проксимальном уровне дыхательных путей. Во время этого маневра достигается максимальная дефляция иммобилизованного легкого с эффективным зазором выделения средних дыхательных путей.
Лечебное и профилактическое использование физических факторов осуществляется в физиотерапевтических кабинетах и отделениях больниц, поликлиник и других лечебно-профилактических учреждений, а при необходимости - в больничных палатах и на дому. Физиотерапевтические кабинеты (отделения) организуются в больницах, имеющих не менее 50 коек, и поликлиниках, имеющих в штате не менее 10 врачей. Профилактические мероприятия проводятся в детских коллективах, на производстве, в домах отдыха, санаториях. Физиотерапевтические отделения крупных больниц и поликлиник возглавляются врачами-физиотерапевтами, прошедшими специальную подготовку. Средний медперсонал допускается к проведению физиотерапевтических процедур только после специализации.
Целью является достижение максимально возможной скорости потока в бронхиальных поколениях без принудительного выдоха, но путем корректировки «силы», с которой происходит выдох. Изменяя уровень вдохновенного и выдыхаемого объема воздуха, слизь сначала удаляется из периферических бронхиальных стенок, затем поднимается к трахее и, следовательно, попадает в рот и устраняется. Это позволяет регулировать дыхание, чтобы использовать физиологические механизмы, которые вызывают удаление и устранение слизи.
Механизм действия основан на препятствии выбросу воздуха из устья, то есть на выдохе. Это делается с объемом воздуха, равным текущему, что позволяет получить доступ к этому методу даже для пациентов, не являющихся сотрудниками. Цель лечения Лечить иначе невредимую периферию легких; Рекрутинг - открытие закрытой периферии легких; Отодвиньте выделения от легочной периферии к центральным дыхательным путям.
Физиотерапия при неспецифических заболеваниях органов дыхания направлена на устранение воспаления, достижение более быстрого рассасывания воспалительного очага, предупреждение перехода острого воспалительного процесса в хронический, улучшение функции внешнего дыхания, особенно бронхиальной проводимости, лимфо- и кровообращения бронхолегочной системы, восстановление нарушенного иммунного статуса, оказание гипосенсибизирующего действия, тренировку термоадаптационных механизмов.
Спонтанный пневмоторакс не истощал острые астматические гемофиты. Уверенность пациента, удаление - аспирация бронхиальных секретов, быстрое распознавание побочных эффектов. В этой перспективе междисциплинарная команда имеет решающее значение и может определять успех терапии. Есть много ситуаций, в которых физический терапевт участвует в неинвазивной искусственной вентиляции легких, в отличие от Северной Америки, где есть фигура пульмонолога, двигателя и дыхательную подход разделяют. И желательно в Италии и в Европе, физиотерапевт, посвященный дыхательную функцию, является фигура более и более специализированным, и это должно обязательно пройти надлежащее обучение, что позволяет получить теоретические навыки - практическое для выполнения адекватной помощи вентиляции Неинвазивные методы механического и механического вентиляции.
Физиотерапия пневмонии (острые, затянувшиеся, хронические). В комплексном лечении острых пневмоний наиболее широко применяют электромагнитные поля ультравысокой, сверхвысокой, крайневысокой и высокой частот, переменные низкочастотные магнитные поля, ультрафиолетовое облучение, аэрозоли, электроаэрозольтерапию, аппликации парафина, озокерита, лечебных грязей.
Факторами, способствующими отлучению, являются. Клиническая стабильность целостности сенсорной способности плевать и эффективный кашель. Отсутствие нарушений глотания. Легочная реабилитация обеспечивает оптимизацию лекарственной терапии, адекватной мобилизация программы выделений и ранней мобилизацию, чтобы предотвратить атрофию и дезадаптацию мышц, включая те респираторы. Помощь при отъеме должна быть организована в соответствии с протоколами, в которых модификация реабилитационной терапии является прямым следствием объективного выявления пациентов клинического переменными.
Противопоказания: выраженная интоксикация, температура тела выше 38°, сердечная недостаточность II-III стадии, легочное кровотечение и кровохарканье, тромбоэмболии, инфаркт-пневмония, пневмоторакс, подозрение на новообразование, наличие других общих противопоказаний для физиотерапии.
В первые дни заболевания назначают воздействие электрическим полем УВЧ на грудную клетку в непрерывном (мощностью 40-100 Вт ) или импульсном (4,5-6 Вт ) режимах. Рекомендуются также ингаляции антибиотиков, фитонцидов, бронхолитиков, щелочных растворов, отваров трав с отхаркивающим действием, эритемное ультрафиолетовое облучение грудной клетки (обычно отдельными полями) соответственно пораженной доле легкого, по одному полю ежедневно. Интенсивность облучения от 2 до 4 биодоз; на курс назначают 4-5 облучений.
Пациенты, проходящие ежедневный мониторинг дыхания, если они соответствуют определенным параметрам, начинаются в процессе отлучения. Это устанавливает спонтанное испытание дыхания, в котором врач вмешивается, если есть признаки респираторного дистресса. Если пациент способен дышать спонтанно более двух часов, испытание успешно завершается. Как и в случае неинвазивной механической вентиляции, не все физиотерапевты участвуют в этом процессе. Отсюда следует важности, принятую на себя физиотерапевт всей междисциплинарной команды, которая должна быть более вовлеченным в управлении неинвазивной вентиляции легкого и процесс отлучения от груди, надеясь, что фигура пульмонолог приобретает свою собственную профессиональную ценность.
В периоде разрешения процесса и рассасывания воспалительного очага назначают СВЧ-терапию на область очага поражения или нижних долей легких. По такому же принципу проводят индуктотермию, применяя слаботепловые и тепловые дозы, главным образом при центральных и прикорневых пневмониях (при отсутствии ишемической болезни сердца и гипертонической болезни), а также СВЧ-терапию или УВЧ-терапию (особенно в импульсном режиме). В этот же период болезни проводят магнитотерапию с помощью низкочастотного (50 Гц ) магнитного поля в непрерывном или прерывистом режимах, что благоприятно влияет на функции сердечно-сосудистой системы, обусловливая преимущество этого метода при лечении больных с сопутствующей сердечно-сосудистой патологией. Противопоказаниями для магнитотерапии является выраженная гипотензия, кровохарканье, заболевания, сопровождающиеся склонностью к кровотечениям. Для улучшения рассасывания воспалительного очага и устранения бронхоспазма, болей, затрудненного отхождения мокроты используют электрофорез кальция, магния, гепарина, эуфиллина, экстракта алоэ, аскорбиновой кислоты, лизоцима. При этом один электрод (100-150 см 2 ) располагают в межлопаточной области, второй - с учетом локализации очага воспаления. Хороший эффект (в т.ч. и на стадии инфильтрации) дает применение на фоне фармакотерапии (антибиотики и др.), гальванизации грудной клетки (20-40 мин ), которую проводят при капельном внутривенном введении после того, как израсходовано 1 / 2 - 2 / 3 объема раствора, а при внутримышечном - через 1-1 1 / 2 ч после инъекции. Это повышает концентрацию препарата в воспалительном очаге. В периоде разрешения процесса и рассасывания воспалительного очага используют аэрозольтерапию с отхаркивающими, муколитическими, общеукрепляющими препаратами, а также теплолечение - аппликации озокерита, парафина, иловых и торфяных грязей. На 2-3-й нед. можно назначить климатотерапевтические процедуры (дневное пребывание на веранде, воздушные ванны). Все методы ФИЗИОТЕРАПИЯ сочетают с занятиями ЛФК, массажем.
Медицинские услуги для детей в Западной Европе. Потребность в педиатрической помощи в последние годы резко изменилась в Европе и зафиксировала значительное увеличение смертности от непередаваемых и хронических заболеваний в результате значительного сокращения смертности от инфекционных и респираторных заболеваний. Поэтому национальные санитарные системы реконструировали свое медицинское предложение и организацию педиатрических услуг на основе этих новых тенденций.
Здоровье детей в Европе: реагирование на потребности в области здравоохранения. Дети нерегулярных иммигрантов подвергаются особому риску: эти дети имеют большую смертность, чем обычные регулярные люди, страдающие от травм или актов насилия. Отсутствие конкретных стратегий поддержки раннего детства, особенно когда оно связано с неблагоприятными условиями и социальными недостатками, также оказалось фактором, который способствует отсутствию доступа к медицинским услугам и передаче социальных неудобств последующим поколениям.
При лечении затянувшихся пневмоний или остаточных явлений острых пневмоний большее значение приобретают методы закаливания (водные обтирания, обливания, души), климатотерапия (в условиях санатория или отделения реабилитации), общее УФ-облучение, аэрозольтерапия отхаркивающими, муколитическими и общеукрепляющими препаратами, а также хлоридные натриевые, скипидарные, «сухие» углекислые ванны по общепринятым методикам.
Здоровье педиатрического населения не является единственным эффектом предложения здравоохранения; Однако службы здравоохранения являются ключевым фактором, определяющим стратегическое значение для здоровья, поскольку они являются изменяемым фактором. Пример воздействия, оказываемого службами здравоохранения на здоровье педиатрического населения, обеспечивается двумя явлениями: смертностью от пневмонии и приемами астмы. В большинстве случаев смерти, связанной с этим заболеванием, можно было бы избежать, облегчая доступ к медицинской помощи для семей в неблагоприятных условиях.
Принципы лечения обострения хронических пневмоний те же, что и лечения острой пневмонии. В стадии ремиссии широко используют санаторно-курортное лечение: , , , а также и плавание в бассейне, различные методики гидро- и бальнеотерапии.
Изменения направления электрического поля вызывают с такой же частотой колебания ионов, вращение дипольных молекул, поляризацию диэлектрических частиц. Эти процессы сопровождаются образованием внутритканевого тепла, количество которого зависит не только от частоты поля, но и от электропроводности и диэлектрических свойств тканей.
В этом случае моделью превосходства являются Швеция и Нидерланды: в этих странах активное участие родителей поощряется в уходе за детьми и их управлении, а также в создании многопрофильных групп, в которых дети-медсестры несут ответственность за Клинически значимых решений, таких как госпитализация или подготовка после выписки.
Первый доступ к услугам и медсестра со специализацией в области педиатрической помощи. С другой стороны, высокий уровень смертности от острой болезни указывает на то, что существует бассейн для населения, который нуждается в немедленной медицинской помощи, но не может получить доступ к Услугам достаточно быстро. Таким образом, первый контакт с заботой представляет собой задачу обеспечения немедленного доступа к чрезвычайным ситуациям и отвлечения непредвиденных случаев на территорию. Симметричным примером этого является то, что происходит с онкологическими патологиями: крайне важно, чтобы диагноз диагноза выполнялся как можно быстрее, и что уход начинается в то же время, что и диагноз, но рак у детей - редкое заболевание, которое включает все В среднем 3-5 детей на год медицинского обслуживания.
В связи с очень большой частотой перемены направления поля значительно уменьшается емкостное сопротивление тканей, и они становятся легко проходимы для энергии высокочастотных колебаний. Примерно такую же емкостную проводимость на этих частотах приобретает и воздух. Поэтому э. п. УВЧ свободно проходит через зазор воздуха между конденсаторными пластинами и телом, через кожу с подкожным жировым слоем, жировые и соединительнотканные прослойки, проникает внутрь сосудов, суставов, через кости и костный мозг и другие ткани, не доступные для многих видов энергии.
Предполагается, что врач общей практики часто наблюдает за случаями рака у педиатрического пациента один раз в 20 лет. Поэтому очевидно, что организация помощи детям педиатрическим персоналом - это не только этический пример, но и объективная клиническая потребность. Кроме того, в Швеции многие базовые и специализированные медицинские услуги для детей обрабатываются педиатрическими медсестрами, а другие специалисты получают консультацию. Кроме того, в Нидерландах была оказана услуга по уходу за больными педиатрическими телефонными службами в то время, когда педиатрические амбулаторные клиники обычно закрыты.
Ряд ученых считает, что наряду с процессами теплообразования имеет значение и нетепловой (асциляторный) компонент.
Поводом явилась клиническая эффективность при интенсивностях, не вызывающих ощущение тепла при клинических формах, где тепло противопоказано. Электрическое поле УВЧ обладает противовоспалительным, улучшающим кровообращение, болеутоляющим, улучшающим функцию нервной системы, десенсибилизирующим действием.
В первые дни заболевания назначают воздействие электрическим полем УВЧ на грудную клетку в непрерывном (мощностью 40-100 Вт ) или импульсном (4,5-6 Вт ) режимах. Рекомендуются также ингаляции антибиотиков, фитонцидов, бронхолитиков, щелочных растворов, отваров трав с отхаркивающим действием, эритемное ультрафиолетовое облучение грудной клетки (обычно отдельными полями) соответственно пораженной доле легкого, по одному полю ежедневно. Интенсивность облучения от 2 до 4 биодоз; на курс назначают 4-5 облучений. Назначают 4-5 сеансов. Более продолжительные курсы не рекомендуют, так как это может оказывать содействие развитию пневмосклеротических изменений в легочной ткани. УВЧ не следует назначать при деструктивной пневмонии.
Сверхвысокочастотная терапия.
В периоде разрешения процесса и рассасывания воспалительного очага назначают СВЧ-терапию на область очага поражения или нижних долей легких. Мощность излучения - 10-15 Вт, продолжительность процедуры - 5-7 мин., количество сеансов - 10-12. В отличие от УВЧ электрическое поле СВЧ действует не на весь организм, а локально, на воспалительный участок. У детей младшего возраста применяют индуктотермию (с использованием аппарата УВЧ малой мощности). Используемая исходная мощность - 30-40 Вт, продолжительность сеанса - от 5 до 10 мин. (в зависимости от возраста). Курс лечения 10-12 сеансов.
Индуктотермия.
При преимущественно выраженных фиброзных изменениях в легких показано применение индуктотермии на область очага поражения или нижних долей легких, применяя слаботепловые и тепловые дозы, главным образом при центральных и прикорневых пневмониях (при отсутствии ишемической болезни сердца и гипертонической болезни).
Индуктотермия (лат. induct введение, наведение + греч. thermē теплота) - лечение переменным магнитным полем высокой частоты. Осуществляют И. путем пропускания переменного высокочастотного тока по изолированному кабелю, который располагают у определенного участка тела больного. Образующееся вокруг кабеля переменное магнитное поле, проходя сквозь ткани организма, наводит в них вихревые токи, представляющие собой спиралеобразные колебательные движения электрически заряженных частиц жидких сред организма. В результате этих колебаний образуется тепло. Наибольшее количество его создается в тканях с хорошей электропроводностью - мышцах, паренхиматозных органах и других тканях со значительным содержанием жидких сред. В зависимости от интенсивности и продолжительности воздействия температура глубоко расположенных тканей может повышаться на 2-3°, а кожного покрова - на 1-6°. Тепло, образующееся при индуктотермиии, оказывает на организм значительно большее терапевтическое воздействие, чем тепло, подводимое к организму извне, т.к. быстро включающиеся механизмы защиты организма от перегревания не позволяют значительным тепловым раздражениям достичь глубоко расположенных тканей. Тепло, образующееся при индуктотермии внутри тканей на глубине нескольких сантиметров, является чрезвычайно сильным раздражителем, вызывающим ответ со стороны многих систем организма, прежде всего нервной и сосудистой. При кратковременных неинтенсивных тепловых воздействиях повышаются возбудимость нервов и скорость проведения по ним нервного импульса. При более продолжительных воздействиях с четким индивидуальным ощущением умеренного тепла происходит повышение порогов раздражения, усиливаются тормозные процессы в ц.н.с., проявляется седативное, спазмолитическое, болеутоляющее действие, понижается тонус мышц тканей, расширяются кровеносные сосуды, раскрываются недействующие капилляры, увеличивается кровоток. При этом тепло контактно передается на соседние участки и с током крови распределяется по всему организму. Внутритканевое тепло ведет к снижению повышенного АД. В зоне поглощения тепловой энергии вместе с усилением кровообращения повышаются активность и интенсивность фагоцитоза и неспецифического иммунитета, улучшаются показатели функции симпатоадреналовой системы.
Местные и общие реакции организма на индуктотермию являются основой для показаний и противопоказаний к ее применению. Показаниями служат хронические и подострые воспалительные процессы различной локализации, обменно-дистрофические нарушения, в частности при ревматоидном артрите, периартритах, артрозах и периартрозах, неспецифические воспалительные заболевания органов дыхания - бронхиты, пневмонии и др., хронические воспалительные заболевания женских половых органов, простатиты, хронические неврологические проявления остеохондроза позвоночника, невриты, спастические состояния гладких и поперечнополосатых мышц, хронические гнойно-воспалительные процессы (при свободном оттоке гноя). И. используют также для стимуляции функции надпочечников при ряде заболеваний (например, бронхиальной астме, ревматизме, ревматоидном артрите, склеродермии). Противопоказаниями являются лихорадочные состояния, острые воспалительные, в т.ч. гнойные, процессы, активный туберкулез, склонность к кровотечениям, злокачественные новообразования.
Индуктотермические процедуры проводят в течение 15-30 мин ежедневно или через день. На курс лечения назначают от 8 до 15 процедур. При использовании резонансных индукторов с УВЧ-аппаратами дозирование производят так же, как и при УВЧ-терапии, т.е. по ощущению больным тепла и по времени воздействия. Пациента укладывают на деревянную кушетку или сажают в кресло, следя за тем, чтобы на теле больного не было металлических предметов. И. можно проводить через легкую одежду, сухую гипсовую повязку. Резонансные цилиндрические индукторы должны быть расположены на области воздействия без зазоров. Если поверхность участка тела, подлежащего воздействию, или его очертания и размеры не совпадают с имеющимися в комплекте резонансными индукторами, применяют кабель-индуктор, формируя из него с помощью разделительных гребенок плоскую спираль с контурами, соответствующими области, подлежащей воздействию. При необходимости индуктотермического воздействия на руку или на ногу кабель-индуктор навивают на них в виде соленоида. При этом следует следить за тем, чтобы между кабелем и поверхностью тела, а также между витками кабеля было расстояние 1-1,5 см , которое необходимо для ослабления электрического поля, возникающего между кабелем и телом, а также между витками кабеля. При зазоре между кабелем и телом меньше 1 см может произойти перегрев поверхностных тканей. Для создания необходимого зазора между телом и кабелем помещают прокладку (махровое полотенце, войлок, сухую ткань).
Для усиления воздействия на область патологического очага индуктотермию иногда сочетают с лекарственным электрофорезом (электрофорез-индуктотермия), в т.ч. электрофоретическим введением в область патологического очага жидких компонентов лечебной грязи, с другими воздействиями токами низкого напряжения и частоты или с грязевыми аппликациями (грязеиндуктотермия). При грязеиндуктотермии на участок тела, подлежащий воздействию, накладывают лечебную грязь, имеющую температуру 39-12°, накрывают ее клеенкой и полотенцем или простыней. Поверх полотенца помещают настроенный контур или кабель-индуктор, свернутый в спираль по форме, соответствующей области воздействия. Если лечение проводится по поводу гинекологических заболеваний или простатита, то одновременно можно ввести грязевой тампон во влагалище или в прямую кишку. Преимущество грязеиндуктотермии перед грязелечением состоит в том, что во время процедуры грязевая аппликация не остывает, а дополнительно нагревается еще на 2- 3°, что хорошо переносится больными. При этом применяют ток силой 160-220 мА , продолжительность процедуры 10-30 мин, курс лечения 10-20 процедур. При одновременном воздействии гальваническим или другим током низкого напряжения и частоты используют гидрофильные прокладки с металлическим электродом. Дисковый аппликатор устанавливают над электродом на расстоянии 1-2 см . При использовании кабеля-индуктора электроды покрывают клеенкой. Вначале включают аппарат И., а через 2-3 мин после появления у больного ощущения приятного тепла включают ток низкого напряжения. Выключение производят в обратном порядке. Электрофорез-индуктотермия назначается с целью увеличения прохождения в организм ионов лекарственного вещества и взаимного усиления активности каждого из участвующих при этом факторов - тока низкого напряжения, ионов лекарственного вещества и внутритканевого тепла. Процедура проводится так же, как и при гальваноиндуктотермии, с той лишь разницей, что одну или обе гидрофильные прокладки, как и при обычном электрофозе, пропитывают 1-2% раствором лекарственного вещества. При грязе-индуктофорезе суммируется терапевтическое действие аппликационного и внутритканевого тепла, гальванического или выпрямленного синусоидального модулированного тока и некоторых жидких компонентов грязи. Процедура проводится так же, как и при гальваноиндуктотермии, однако вместо гидрофильных прокладок используются завернутые в марлю грязевые аппликации, имеющие температуру 36-38°. Под один из электродов можно поместить грязевую аппликацию, а под другой - гидрофильную прокладку. По показаниям во влагалище или в прямую кишку можно ввести грязевой тампон.
Магнитотерапия.
Магнитотерапия
(магнито- + терапия) -
метод физиотерапии, заключающийся в воздействии
на тело больного магнитным полем.
Магнитотерапия,
как один из искусственных лечебных физических факторов, применяется в
физиотерапии с незапямятных времен. За эти годы усилиями многих исследователей
и врачей изучено влияние низкочастотных магнитных полей на различные
биологические жидкости, клетки, органы и системы организма, уточнены
адекватные параметры лечебного воздействия МП, отработаны методики воздействия
и методические приемы проведения процедуры, существенно расширены показания и
уточнены противопоказания к применению магнитотерапии. Сравнительно недавно в
лечебную практику были введены совершенные аппараты для магнитотерапии с
обратной связью. Такие аппараты позволяют автоматически изменять параметры
воздействующих магнитных полей в зависимости от электрических характеристик
тканей пациента.
Для лечения
пневмонии применяется импульсная низкочастотная магнитотерапия на область
грудной клетки, на 3 поля: 1-е поле- область грудины, 2-е поле - межлопаточная
область, 3-е поле- подлопаточная область; методика 4-х индукторная;
расположение индукторов продольное, датчик обратной вязи надключичную область
справа по 5 минут на поле, ежедневно № 10-12 (для аппарата АНЭБ-01-«ГЕФЕСТ»
).
Основными противопоказаниями к применению магнитотерапии являются:
· системные заболевания крови;
· резкое общее истощение больного (кахексия);
· гипертоническая болезнь III стадии;
· резко выраженный атеросклероз сосудов головного мозга;
· заболевания сердечно-сосудистой системы в стадии декомпенсации;
· общее тяжелое состояние больного, лихорадочное состояние (температура тела больного свыше 38 о С);
· рецидивирующий тромбофлебит;
·
дефекты кожи в области воздействия.
Разновидности пневмонии
Физиотерапия. При обострении ХП применяют высокочастотную электротерапию (микроволны, индуктотермия).
Острая внебольничная правосторонняя очаговая пневмония в нижней доле
Вызывать пневмонию могут практически все известные на сегодняшний день инфекционные агенты. Однако на практике подавляющее большинство случаев пневмонии вызывается сравнительно ограниченным количеством видов микроорганизмов.
Физиотерапия – это отрасль медицины, которая изучает использование физических факторов внешней среды. Такой способ лечения помогает избавиться от большинства заболеваний. Поэтому физиотерапия при пневмонии также эффективна.
Лечение физическими факторами способствует устранению воспалительных процессов, уменьшению отеков. Пациентам оказывается десенсибилизирующее, а также бактериостатическое воздействие. Во время проведения физиопроцедур укрепляется иммунитет, что позволяет успешно бороться с заболеванием.
Если отсутствуют противопоказания к проведению физиопроцедур, при пневмонии используются следующие методы:
- электрическое поле УВЧ;
- индуктотермия;
- дециметрововолновая терапия;
- магнитотерапия;
- ингаляции;
- ультрафиолетовое облучение;
- электрофорез;
- тепловые процедуры;
- массаж грудной клетки.
Электромагнитное поле УВЧ
Когда активно развивается воспалительный процесс, назначаются физиопроцедуры с воздействием электромагнитного поля УВЧ на область очага в легком. Такой метод лечения используется одновременно с антибактериальной терапией.
Электрическое поле УВЧ снижает экссудацию в тканях, уменьшает отечность, способствует восстановлению микроциркуляции. При воздействии поля УВЧ появляется ограничение очага воспаления от здоровых клеток. Это не дает пневмонии развиваться, поражая другие ткани легкого. Электромагнитное поле УВЧ оказывает бактериостатическое воздействие. Процедура выполняется каждый день по 10 минут. Курс лечения воздействием электромагнитного поля УВЧ составляет 7 дней.
Индуктотермия
При корневой и центральной пневмонии назначается индуктотермия. Суть такой процедуры состоит в воздействии на очаг поражения магнитного поля высокой частоты. Это дает возможность усилить микроциркуляцию, а также лимфоотток. Индуктотермия способствует снижению бронхоспазмов, улучшению отделения мокроты, повышению обмена веществ. Благодаря данной процедуре можно расслабить мышцы, снять воспалительные процессы. Индуктотермия выполняется ежедневно или через день по 15 минут. Достаточно 10 процедур.
Дециметрововолновая терапия
Такая физиотерапия имеет выраженное противовоспалительное действие. При пневмонии назначается проведение этой процедуры с целью улучшения метаболизма тканей и усиления кровообращения в легких. Суть дециметрововолновой терапии состоит в воздействии на межлопаточную область, а также воспалительный очаг. Процедура состоит в воздействии электромагнитных колебаний и выполняется ежедневно в течение 8 дней.
Магнитотерапия
Назначается при пневмонии в случае выраженной интоксикации. Магнитотерапия позволяет снять отечность, улучшить капиллярное кровообращение, обменные процессы. Время воздействия статического магнитного поля составляет 5−10 минут. Процедура выполняется ежедневно на протяжении 10 дней.
Ингаляции
Такой метод физиотерапии используется с целью увеличения площади контакта медикаментозных препаратов со слизистой оболочкой органов дыхательной системы, что ускоряет рассасывания очага воспаления.
Ингаляции способствуют улучшению работы верхнего дыхания, оказывают бактериостатическое воздействие.
Для проведения процедуры используются отхаркивающие, бронхолитические препараты. Кроме того, активно применяются настои лекарственных трав. Ингаляции проводятся ежедневно по 15−20 минут в день. Курс лечения составляет 7 дней.
Ультрафиолетовое облучение
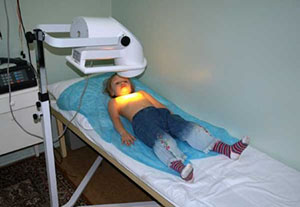 Такая процедура оказывает противовоспалительное воздействие, активирует кровообращение, стимулирует фагоцитоз, рассасывает инфильтраты. Ультрафиолетовое облучение направлено на переднюю и заднюю поверхность грудной клетки. Такой метод терапии назначается при хронической и подострой . Воздействие ультрафиолетовыми лучами длится около 15 минут.
Такая процедура оказывает противовоспалительное воздействие, активирует кровообращение, стимулирует фагоцитоз, рассасывает инфильтраты. Ультрафиолетовое облучение направлено на переднюю и заднюю поверхность грудной клетки. Такой метод терапии назначается при хронической и подострой . Воздействие ультрафиолетовыми лучами длится около 15 минут.
Электрофорез
Электрофорез редко используется при острой стадии пневмонии. При подострой и стафилококковой форме заболевания электрофорез может быть назначен в сочетании с электромагнитным полем УВЧ. Суть процедуры состоит в воздействии лекарственного средства, через которое пропускается электрический ток, благодаря чему оно распадается на ионы и проникает в организм человека. Электрофорез оказывает противовоспалительный, обезболивающий эффект. Нормализуется обмен веществ, улучшается кровообращение. Электрофорез проводится с кальцием хлоридом, калием йодидом, лидазой и другими средствами.
Электрофорез безболезнен. Пациент укладывается на живот. После очищения кожи на нее наносят препарат, с затем электропроводящий гель. Врач прижимает токопроводящие электроды, время от времени их перемещая. Электрофорез проводится 15−20 минут на протяжении минимум пяти дней.
Тепловые процедуры
Назначаются для того, чтобы избавиться от остаточных признаков заболевания. При этом накладываются аппликации из парафина, грязи, озокерита на грудную клетку. Длительность процедуры – 20 минут, курс терапии составляет 10 дней.
Массаж грудной клетки
Благодаря лечебному массажу уменьшаются спазмы дыхательной мускулатуры, восстанавливается подвижность грудной клетки, повышается эластичность легочной ткани, улучшается кровообращение.
Противопоказания
 Физотерапия не всегда разрешена для проведения при пневмонии.
Существуют определенные противопоказания, при которых электрофорез, воздействие электромагнитным полем УВЧ и другие виды физиопроцедур не назначаются:
Физотерапия не всегда разрешена для проведения при пневмонии.
Существуют определенные противопоказания, при которых электрофорез, воздействие электромагнитным полем УВЧ и другие виды физиопроцедур не назначаются:
- высокая температура тела (более 38˚С);
- кровотечения или возможности такого проявления;
- заболевания острых форм, сопровождающиеся воспалительными процессами с гнойными очагами;
- сердечная и легочная недостаточность 2−3 степени;
- серьезное нарушение работы сердечно-сосудистой системы;
- новообразования;
- буллезная эмфизема легких;
- заболевания крови.
Какую бы пользу не приносила физиотерапия, желательно не проводить ее при воспалительных заболеваниях в остром периоде. Это может ухудшить состояние больного и привести к серьезным осложнениям.




